Крупозная пневмония – это поражение легких, вызванное патогенными микроорганизмами. Характеризуется заболевание уплотнением одной либо нескольких долей легкого и образованием патологического экссудата в альвеолах.
Этиология заболевания
В большинстве случаев основной причиной крупозного воспаления легких является бактерия, которая называется «палочка Фриндлера».
Однако данная форма пневмонии может также вызываться и типичными возбудителями (стрептококк, пневмококк, клебсиеллы, стафилококк и кишечная палочка) на фоне сниженного иммунитета.
Крупулезное воспаление легких многие путают с очаговым. На самом деле, это две различные между собой формы пневмонии. Основная причина развития недуга – патогенная активность различных микроорганизмов.
Основные возбудители заболевания проникают в ткани легких несколькими способами:
- Воздушно-капельным. Это наиболее частый путь проникновения микроорганизмов при крупозной, очаговой и прочих видах воспаления легких.
- Гематогенный.
- Лимфогенный.
Причины заболевания
Крупозное воспаление легких может развиваться под воздействием некоторых факторов, к наиболее распространенным относятся:
- Переохлаждение.
- Травма грудной клетки.
- Интоксикация организма.
- Наличие сопутствующих патологий (острая или хроническая стадии).
- Анемия.
- Авитаминоз.
- Переутомление.
- Стресс.
Пневмония стремительно начинает развиваться при проникновении в легкие патогенной микрофлоры. Патогенез заболевания напрямую связан с выделяемыми возбудителями токсинами. Проникая в легочные ткани, данные вещества повышают проницаемость стенок сосудов, фибрина и экссудацию эритроцитов в альвеолы.
Стадии крупозной пневмонии
В развитии крупозной пневмонии клиницисты выделяют несколько стадий, в зависимости от которых четко наблюдается различная клиническая картина, а также ее симптомы и признаки.
Их длительность составляет максимум 10 дней. Особенности течения каждой стадии точно характеризуют состояние больного.
Классификация
- Первая стадия (стадия прилива). Длится около суток, для нее характерно: микробный отек, выраженная гиперемия доли легкого. Проницаемость капилляров возрастает, а красные клетки крови просачиваются в просвет альвеол, при этом пораженная доля легкого значительно уплотняется. На рентгеновском снимке можно выявить все указанные изменения. Если на этой стадии провести обследование отечной жидкости, то в ней можно выявить огромное количество возбудителей.
- Вторая стадия (стадия красного опеченения). Возникает на второй день недуга. Из-за наличия полнокровия и отека диапедез эритроцитов постепенно усиливается. Однако в просвет альвеол просачиваются не только кровяные тельца красного цвета, но и нейтрофилы. Лимфатические сосуды, которые расположены в тканях легкого существенно расширяются и переполняются лимфой. По плотности, пораженная доля легкого становится идентична плотности печени и становится темно-красного цвета. Региональные лимфоузлы несколько увеличиваются.
- Третья стадия (стадия серого опеченения). Проявляется у больного на 4-6 день заболевания. Для нее характерно наличие в просвете альвиол нейтрофилов и нитей фибрина. Наличие красных кровяных телец снижается, что приводит к уменьшению выраженности гиперемии. При данной стадии недуга доля легкого несколько увеличивается и тяжелеет, а на плевре начинают проявляться фибринозные изменения.
- Четвертая стадия (стадия разрешения). Как правило, проявляется на 8-10 день недуга. Сформированный фибринозный экссудат начинает постепенно расплавляться и рассасываться. Пораженное легкое очищается от фибрина и патогенной микрофлоры. Экссудат выводится из органа вместе с мокротой через лимфатический дренаж легкого.
Симптомы
Заболевание развивается достаточно быстро и остро. Одним из первых его симптомов является гипертермия до высоких показателей. Однако такое развитие недуга возникает не всегда.
Также не исключен продромальный период, при развитии которого у больного может возникнуть такое состояние:
- Головная боль.
- Расстройства со стороны ЖКТ (в виде диареи или запора).
- Общая слабость.
- Отсутствие аппетита.
По мере прогрессирования патологии возможно появление дополнительных симптомов:
- Кашель. На ранней стадии недуга он является малопродуктивным, однако на третий день заболевания он, как правило, становится влажным. У пациента во время кашля выделяется густая мокрота. На начальном этапе она пенистая, белого цвета, но с течением недуга постепенно меняет цвет из-за наличия в ней примесей крови и становится «ржавой».
- Цианоз. Данный симптом возникает вследствие нарушения процесса газообмена. В ткани организма перестает поступать в достаточной степени кислород. У больного отмечается цианоз губ, носогубного треугольника, пальцев рук, кожный покров становится горячий и сухой.
- Боль в боку. Проявляется со стороны поражения легкого и имеет колющий или острый характер различной степени интенсивности. Болезненный симптом может отдавать в живот либо плечо. Как правило, такой симптом исчезает на третьи сутки. В случае, если болевой синдром сохраняется несколько дольше, это может указывать на развитие у больного эмпиема плевры.
- Одышка. У пациента затруднен вдох, частота дыхательных движений составляет 25-50 в минуту, а пораженная половина грудной клетки значительно отстает в процессе дыхания.
Осложнения заболевания
Пневмония, проявляющаяся в любой форме, является очень опасным недугом, на фоне которого прогрессируют опасные осложнения, которые требуют лечения в реанимационном отделении.
Осложнения, возникающие вследствие крупозной пневмонии:
- Гнойный плеврит.
- Перикардит.
- Выпотной плеврит.
- Инфекционно-токсический шок.
- Сепсис.
- Абсцесс.
Диагностика
Диагностировать крупозную пневмонию не составляет труда, поскольку ее признаки не характерны другим формам пневмонии и являются довольно специфичными.
Однако, при проявлении первых симптомов, которыеуказывают на прогрессирование недуга, важно обратиться за квалифицированной помощью.
Наиболее информативным и точным методом диагностики является рентген. Его проводят взрослым и детям при малейшем подозрении на развитие патологии легких.
Он дает возможность быстро и безошибочно определить наличие и степень распространения патологического процесса.
Основные признаки данной формы воспаления легких, которые можно выявить таким способом:
- Однородное затемнение доли.
- Пораженная доля имеет несколько выпуклые границы.
- Реакция плевральной оболочки четкая.
В случае, если при помощи рентгенографии специалисту не удалось поставить диагноз, проводят дополнительное эффективное обследование – КТ или МРТ.
С целью комплексной диагностики больному назначают:
- Биохимический анализ крови.
- Анализ мокроты для бактериологического исследования.
- Общий анализ крови.
- Анализ мочи.
Лечение крупозной пневмонии
Лечение данной формы воспаления легких проводится исключительно в условиях стационара. Эта патология вызывает угрозу для жизни человека и речь о лечении в домашних условиях специалистами даже не рассматривается.
В некоторых случаях, в зависимости от клинической картины недуга, пациентов переводят в отделении интенсивной терапии. Назначает и проводит лечение крупозной пневмонии только специалист высокой квалификации.
План лечения для пациента разрабатывается индивидуально, с учетом симптомов, степени недуга, стадии протекания, а также общего состояния больного. Базовая терапия назначается сразу после подтверждения диагноза.
Лечение данной формы пневмонии всегда комплексное.
Пациенту назначается:
- Антибактериальная терапия. Врачи назначают препарат широкого спектра действия, однако после получения результатов мокроты, данный препарат могут изменить.
- Антивоспалительные фармацевтические средства.
- Оксигенотерапия. Этот метод лечения используют для нормализации газообмена в легких.
- Симптоматическое лечение.
- Физиотерапевтические методики.
Базовая терапия может дополняться противогерпетическими препаратами, муколитиками, сосудистыми лекарственными средствами и другими препаратами, способствующими улучшению состояния больного.
Палочка Фриндлера нередко склонна к хронизации и при ослаблении иммунитета способна вновь спровоцировать изменения в легких.
Во избежание последствий и предотвращения рецидива пациентам с перенесенным заболеванием в случае небольшого повышения температуры врачи назначают повторный курс лечения антибиотиками.
Источник: http://pnevmonii.net/pnevmoniya/krupoznaya-pnevmoniya
Причины крупозной пневмонии, ее симптомы и основные методы терапии
Крупозная пневмония – это поражение легочной ткани и альвеол инфекционного характера.
При этой патологии происходит уплотнение одной или нескольких долей легкого, в области альвеол имеется фиброзный выпот (скопление жидкости – экссудата), а на плевре образуются фиброзные наложения.
Чаще наблюдается у взрослых людей, реже встречается крупозная пневмония у детей. Сопровождается очень выраженными симптомами и требует незамедлительного лечения.
Этиология заболевания
Этиология крупозной пневмонии, распространяющейся на одну или несколько долей, хорошо известна. Заболевание возникает в результате деятельности патогенной микрофлоры. Возбудители крупозной пневмонии – пневмококки, стрептококки, стафилококки, клебсиеллы.
В большинстве случаев инфекция передается воздушно-капельным путем. Вместе с мелкими частицами пыли микроорганизмы попадают в организм человека. Также возможен гематогенный и лимфогенный пути передачи. В области легких начинается воспаление.
Первичное повреждение происходит в эндотелии, нарушается мукоцилиарный клиренс клеток. Угнетается активность макрофагов и интерферона. Снижается иммунная защита, поэтому организм не может бороться с инфекцией. Постепенно развивается патология
Частые переохлаждения – один из факторов риска
Факторы риска
Если в организме человека наблюдается благоприятная среда, попавшие в него микроорганизмы начнут быстро размножаться, что приведет к поражению одной или нескольких долей легкого. К факторам риска относятся:
- Частые переохлаждения. Это приводит к снижению иммунитета, поэтому организм не может бороться с проникшей в него инфекцией.
- Интоксикация. Из-за отравления организм ослаблен, поэтому он восприимчив к инфекционным поражениям.
- Авитаминоз и гиповитаминоз. В обоих случаях нарушается обмен веществ, ухудшается работа всех систем и органов.
- Травмы грудной клетки. В результате может нарушиться целостность легочной ткани.
- Переутомление и частые стрессы.
- Сопутствующие заболевания легких. Одинаково отрицательно сказываются хронические и острые патологии.
При наличии вышеперечисленных факторов нужно внимательно относиться к своему здоровью. Если появятся неприятные ощущения в области легких, нужно обязательно пройти обследование, чтобы не запустить развитие патологического процесса.
Стадии патологии
Выделяют три стадии крупозной пневмонии. Они отличаются степенью тяжести и сопровождаемыми симптомами.
Стадия прилива
Наблюдается очень резкое и внезапное начало. Может длиться от нескольких часов до 3-4 суток. Человек отмечает сильные головные боли, повышение температуры до средних показателей, болезненное дыхание, кашель. Может наблюдаться отставание одной половины грудной клетки в дыхании, где располагается очаг. Выслушивается крепитация.
Стадия красного опеченения
В альвеолах образуется выпот, легкие уплотняются, по структуре становятся похожими на печень. Сухой кашель сменяется ржавой мокротой, что является характерным признаком крупозной пневмонии. При перкуссии выслушивается тимпанит.
Стадия серого опеченения
Общее состояние ухудшается, возникают психозы. Появляется гнойная мокрота при кашле. Выслушивается бронхиальное дыхание. При перкуссии слышен тупой звук.
Стадия разрешения
Снижается температура, появляется продуктивный кашель с обильной мокротой. При перкуссии выслушивается тимпанит, возвращается крепитация.
Клинические проявления
Симптомы крупозной пневмонии следующие:
- общая слабость;
- симптомы интоксикации;
- понижение аппетита;
- кишечные расстройства, приводящие к запору или диарее;
- сильные боли в области легких (обычно болит только с одной стороны);
- кашель с большим количеством мокроты цвета ржавчины;
- цианоз кожного покрова, он становится очень горячим.
Также они зависят от степени тяжести заболевания. При легкой степени температура повышается до 38 градусов, сердцебиение до девяноста ударов в минуту, АД – не ниже обычного. Одышка возникает при нагрузке. Зона поражения невелика.
При средней степени тяжести проявления болезни более выраженные. Наблюдается температура до 39 градусов, сердцебиение – до ста ударов в минуту, АД умеренно снижено. Одышка возникает в покое. Происходит массивная инфильтрация легких.
Очень тяжелая степень сопровождается температурой до 40 градусов, сердцебиение – выше ста ударов в минуту, АД резко понижено. Наблюдается цианоз и обширная инфильтрация легких.
При возникновении любых вышеперечисленных признаков нужно срочно обратиться к врачу.
Особенности патологии в детском возрасте
Причины крупозной пневмонии у детей такие же, как и у взрослых. Заболевание развивается в результате деятельности патогенных микроорганизмов. Подцепить инфекцию ребенок может от взрослых или детей. Поэтому если кто-то в семье болен, малыша лучше оградить от него. Если в детском саду были зафиксированы случаи крупозной пневмонии, некоторое время следует отказаться от его посещения.
Характерно для крупозной пневмонии у малышей – возникновение герпеса на губах, крыльях носа, шее и ушах. В особенности он выражен на начальной стадии заболевания. В месте поражения кожа становится отечной, красной, сильно зудит и болит.
Если имеет место крупозная пневмония у младенца, он может стать капризным, постоянно плакать. Такое состояние похоже на то, когда у малыша режутся зубки.
Рентгенологическое исследование – основной метод диагностики крупозной пневмонии
Диагностика
Заболевание диагностируется трудно. Приходится проводить дифференциальную диагностику от очаговой пневмонии, инфаркта легкого и некоторых других заболеваний. Обязательно проводится рентгенологическое исследование, которое является наиболее результативным.
Доктор обязательно выслушивает жалобы пациента. Симптомы других патологий легких могут отличаться. При очаговой пневмонии нет острого начала, температура не повышается, отсутствует мокрота ржавого цвета. При аускультации выслушивается тупой легочный звук.
При туберкулезной казеозной пневмонии чаще всего поражается верхняя доля легкого. На рентгене хорошо видны очаги, а в мокроте имеются микобактерии туберкулеза.
Инфаркт легких сопровождается кровохарканьем, озноб и общее недомогание могут отсутствовать. На рентгене видна клиновидная тень, которая то появляется, то исчезает.
Лечение крупозной пневмонии легкого обязательно проводится в условиях стационара
Лечение
Лечение крупозной пневмонии легкого обязательно проводится в условиях стационара. Больной должен соблюдать постельный режим в течение всего периода болезни. Ему необходимо регулярно менять положение тела, что способствует лучшему отхождению мокроты. Лечить заболевание могут при помощи медикаментозных средств, оксигенотерапии и УВЧ терапии.
Медикаментозное
Лекарственная терапия сочетает в себе употребление антибактериальных препаратов широкого спектра. Возбудитель должен быть чувствительным к используемому антибиотику. Сначала назначают Бензилпенициллин. Если в течение 2 суток от его применения нет никакого эффекта, может потребоваться замена лекарственного средства. Пневмококки чувствительны к Ампициллину, Линкомицину, Эритромицину.
Если заболевание имеет тяжелое течение, врач может назначить одновременно 2-3 лекарственных препарата. Суточная доза каждого должна быть достаточно высокой. Отмена их приема возможна только в том случае, если все признаки заболевания исчезнут.
Также требуется назначение нестероидных противовоспалительных и муколитических средств в сочетании с бронхолитиками. Если наблюдается выраженная интоксикация организма, ежедневно внутривенно вводят Гемодез посредством капельницы. Если пациент жалуется на сильные боли, требуется применение Анальгина для снятия неприятных ощущений.
Больному крупозной пневмонией назначают Бензилпенициллин
Оксигенотерапия
Это процедура, при которой кислород используется с лечебной целью. При крупозной пневмонии процесс дыхания нарушается. Поэтому в организм попадает недостаточное количество кислорода. Как результат – кровь плохо им насыщается, это может приводить к гибели клеток.
При помощи оксигенотерапии можно быстро насытить артериальную кровь кислородом до нормы. Показанием к ее проведению является гипоксемия. Проводить процедуру требуется поточным способом. Предварительно специалист должен убедиться, что дыхательные пути пациента очищены от слизи и рвотных масс. Иначе проходимость кислорода будет нарушена.
После проведения процедуры улучшается самочувствие больного. Одышка постепенно исчезает, дыхание восстанавливается, становится более глубоким.
УВЧ терапия
Это прогревание тканей электромагнитным полем с очень высокой частотой. Во время процедуры может использоваться импульсный или непрерывный ток. УВЧ хорошо помогает при острой крупозной пневмонии. Однако нельзя проводить процедуру при высокой температуре – она должна снизиться до нормальных показателей.
Этот метод устраняет воспаление и ускоряет процесс выздоровления. Уменьшается отечность тканей, местный кровоток усиливается, снижается секреция мокроты. Патогенные микроорганизмы перестают размножаться, они становятся менее активными. Курс лечения составляет примерно 10-12 процедур, каждая из которых длится до 15 минут.
УВЧ хорошо помогает при острой крупозной пневмонии
Роль питания и соблюдения режима в лечении
При крупозной пневмонии необходимо правильно питаться. Это поможет организму быстрее восстановиться и справиться с заболеванием.
Очень полезны продукты, богатые кальцием – молоко, творог, любые сорта сыра. Количество легкоусвояемых углеводов рекомендуется снизить.
Если в первые дни болезни наблюдается высокая температура, желательно отдавать предпочтение жидкой пище – овощным и фруктовым сокам, морсам, киселям. Также полезны свежие фрукты и ягоды, в особенности цитрусовые, смородина, сливы. Важно пить побольше жидкости – не менее 2 литров в день.
Особое внимание следует уделить продуктам, в состав которых входит витамин A. Он положительно воздействует на эпителий дыхательных путей. Витамин A содержится в молочных продуктах, яйцах, печени.
Используемые при пневмонии антибактериальные препараты нарушают желудочную микрофлору. Поэтому для ее восстановления в рацион следует включать продукты, содержащие витамины группы B. К ним относятся отварное мясо, рыба, белый хлеб, гречневая каша.
Когда наблюдается крупозная пневмония у детей, может понадобиться стимуляция аппетита. Малыши часто отказываются кушать при таком заболевании. В этом случае можно дать ребенку квашеную капусту, малосольные огурцы, подкисленный мясной бульон. Эти продукты отлично повышают аппетит.
Больному очень полезны продукты богатые кальцием
Осложнения
Осложнения крупозной пневмонии разделяются на легочные и внелегочные. К первым относятся: эмпиема, абсцесс, острая дыхательная недостаточность. Внелегочные проявляются в виде миокардита, нефрита, сепсиса, перикардита. Все эти состояния довольно опасные, поэтому нельзя допускать их возникновения. Лечение пневмонии следует начинать при возникновении первых же патологических признаков.
Профилактика
Профилактика заболевания включает в себя укрепление организма, его закаливание, отказ от курения. Нужно вести активный образ жизни, по возможности заниматься спортом, бегать по утрам. После 65 лет обязательная вакцинация пневмококковой вакциной.
Для профилактики крупозной пневмонии у детей необходимо укреплять детский иммунитет. С малышом нужно побольше гулять, следить за его питанием, включать в рацион свежие овощи и фрукты. Также необходимо исключить переохлаждения детского организма. Ребенку нужно обеспечить полноценный сон и отдых не менее 8 часов в сутки. Если малыш заболеет, необходимо проводить своевременную терапию.
Таким образом, это довольно опасная патология, которая может привести к разнообразным осложнениям. Особенно тяжело протекает крупозная пневмония у детей, иммунитет которых еще довольно слабый. Поэтому нужно ее вовремя лечить, а для ее предупреждения рекомендуется проводить специальные профилактические мероприятия.
Источник: https://zdorovie-legkie.ru/krupoznaya-pnevmoniya-01/
Крупозная пневмония
Крупозная пневмония – это воспалительно-аллергическое заболевание, для которого характерно уплотнение одной или нескольких долей легкого и образование в альвеолах патологического экссудата, вследствие чего нарушается процесс газообмена.
Заболевание диагностируется во всех возрастных группах, однако чаще регистрируется у пациентов в 18–40 лет, у детей крупозная пневмония встречается редко.
В случае несвоевременной диагностики, развития тяжелых осложнений крупозной пневмонии (особенно у иммунокомпрометированных лиц и пациентов, страдающих алкоголизмом) возможен летальный исход.
Легкие – парный орган дыхания, расположены в левой и правой половине грудной полости, ограничивая комплекс органов средостения. Правое легкое состоит из трех долей, а левое из двух.
Каждая из долей легкого, в свою очередь, образована сегментами, легочная ткань внутри сегментов состоит из пирамидальных долек, в вершину которых входит бронх, образующий в ней последовательным делением 18-20 концевых бронхиол, заканчивающихся ацинусом.
Ацинус состоит из респираторных бронхиол, делящихся на альвеолярные ходы, их стенки усеяны альвеолами, в которых происходит газообмен между атмосферным воздухом и кровью.
Источник: proinfekcii.ru
Крупозное воспаление может захватывать как отдельные сегменты легкого, так и всю долю, а иногда и легкое полностью.
Причины и факторы риска
Возбудителями крупозной пневмонии выступают пневмококки (I, II, III, IV типов), стафилококки, стрептококки, кишечная палочка и клебсиеллы. Основными путями передачи инфекции являются воздушно-капельный, гематогенный и лимфогенный.
К факторам риска относятся:
Формы заболевания
В зависимости от особенностей клинической картины крупозная пневмония подразделяется на типичную и атипичную формы.
Среди атипичных форм заболевания, в свою очередь, выделяют следующие формы:
- абортивная – дебютирует остро, длится 2-3 суток, затем симптомы инволюционируют;
- ареактивная – начало неострое, признаки воспаления проявляются постепенно, течение вялое;
- центральная – воспаление протекает в глубоких отделах легкого;
- мигрирующая – в воспалительный процесс вовлекаются участки легкого, расположенные рядом с первичным;
- массивная – характерно быстрое распространение воспалительного процесса на другие доли легкого;
- тифоподобная – патологический процесс развивается постепенно, симптоматика напоминает брюшной тиф;
- аппендикулярная – напоминает клиническую картину аппендицита, воспаление чаще развивается в нижних долях легкого;
- менингеальная – характерны менингеальные симптомы.
Крупозная пневмония может осложняться развитием выпотного плеврита, гангрены легкого, гнойного перикардита, инфекционно-токсического шока, гнойного менингита, сердечно-легочной недостаточности.
Стадии крупозной пневмонии
Выделяют четыре стадии крупозной пневмонии:
- Стадия гиперемии и прилива – воспалительный процесс в альвеолах приводит к их расширению и появлению в них экссудата; начало диапедеза эритроцитов в просвет альвеол; отмечаются сосудистые нарушения; продолжительность 1–3 суток.
- Стадия красного опеченения – усиливается диапедез эритроцитов, воспалительный экссудат обогащается белками с выпадением фибрина, из-за фибринозного выпота пораженное легкое становится более плотным, приобретает темно-красный оттенок, капилляры сдавливаются, что обусловливает нарушение питания легочной ткани; длительность 1–3 дня.
- Стадия серого опеченения – происходит инфильтрация лейкоцитами промежуточной ткани легких вокруг мелких вен и капилляров; пораженное легкое приобретает сероватый оттенок, продолжительность от 2 до 6 суток.
- Стадия разрешения – фибринозный экссудат постепенно разжижается под действием протеолитических ферментов, которые начинают выделять лейкоциты, и выводится из легкого; длится 2–5 дней.
Изредка стадия серого опеченения может предшествовать стадии красного опеченения.
Симптомы крупозной пневмонии
При крупозной пневмонии может поражаться одна доля легкого, одно или оба легких. Тяжесть течения заболевания зависит от объема поражения.
Начало заболевания, как правило, острое. Температура тела повышается до 39-40 ˚С, возникают сильный озноб, общая слабость, вялость, головная боль, одышка, боли в грудной клетке. Иногда наблюдается гиперемия щек, более выраженная на стороне поражения, диарея или запоры. На третьи-четвертые сутки появляется кашель с отделением характерной для крупозной пневмонии ржавой мокроты.
При условии ранней диагностики заболевания и адекватного лечения прогноз благоприятный.
С прогрессированием патологического процесса возникают болевые ощущения в боку со стороны поражения. Боль может иррадиировать в живот или плечо, обычно исчезает спустя несколько дней.
При сохранении боли на более длительный срок существует вероятность развития эмпиемы плевры.
Грудная клетка со стороны поражения несколько отстает в акте дыхания, при этом в дыхании участвует вспомогательная мускулатура.
При тяжелом течении заболевания наблюдается цианоз носогубного треугольника, кожные покровы сухие и горячие, конечности при этом холодные. Общее состояние пациента тяжелое, дыхание учащенное поверхностное с раздуванием крыльев носа, пульс частый, сердечные тоны глухие, артериальное давление снижено, может появиться аритмия.
Особенности протекания заболевания у детей
Крупозной пневмонии у детей не свойственна высокая лихорадка, выраженный озноб и болевые ощущения в боку.
У детей младшего возраста в первые дни заболевания кашель отсутствует.
Симптомами крупозной пневмонии у них являются сухость губ и языка, тошнота и рвота, вздутие живота, боли в животе, напоминающие таковые при аппендиците, отсутствие ригидности мышц передней брюшной стенки, бледность кожных покровов, учащенное дыхание, возбуждение или заторможенность, иногда увеличение печени в размерах.
В некоторых случаях наблюдаются ригидность мышц затылка, сильные головные боли, судороги, бред, галлюцинации, в связи с чем может быть ошибочно диагностирован менингит. По мере развития патологического процесса менингеальные симптомы исчезают, появляется типичная для крупозной пневмонии клиническая картина.
Заболевание диагностируется во всех возрастных группах, однако чаще регистрируется у пациентов в 18–40 лет, у детей крупозная пневмония встречается редко.
У детей в 7–16 лет заболевание, как правило, протекает типично.
Температура тела нормализуется на 5–9-е сутки от момента начала заболевания, воспалительные изменения в легких исчезают довольно быстро.
- 5 способов снизить температуру без лекарств
- 8 факторов, вредящих здоровью легких
- Лечение йодной сеткой: 5 проблем, которые можно решить
Диагностика
Для постановки диагноза проводят сбор жалоб и анамнеза, физикальную диагностику, инструментальное и лабораторное исследование.
Источник: zdorovie-legkie.ru
В ходе физикальной диагностики на I стадии крупозной пневмонии отмечается сохранение везикулярного дыхания, притупленно-тимпанический перкуторный звук, крепитация. Для II стадии заболевания характерны тупой перкуторный звук, бронхиальное дыхание, сниженная подвижность нижнего легочного края на стороне пораженния. На III стадии определяются признаки, характерные для I стадии.
Одним из наиболее информативных инструментальных методов диагностики крупозной пневмонии является рентгенологическое исследование. Для подтверждения диагноза может потребоваться компьютерная или магниторезонансная томография.
Лабораторная диагностика включает общий и биохимический анализ крови, общий анализ мочи, бактериологическое исследование мокроты с антибиотикограммой.
В общем анализе крови на пике болезни определяется повышение количества лейкоцитов, сдвиг лейкоцитарной формулы влево, повышение скорости оседания эритроцитов.
Также повышается содержание глобулинов, фибриногена, обнаруживаются изменения в газовом составе крови, уменьшается диурез, повышается удельный вес мочи.
Дифференциальная диагностика проводится с очаговой сливной, казеозной пневмонией.
Лечение крупозной пневмонии
Лечение крупозной пневмонии осуществляется в условиях стационара. В тяжелых случаях может потребоваться госпитализация пациента в отделение интенсивной терапии.
Основными путями передачи инфекции являются воздушно-капельный, гематогенный и лимфогенный.
Основное медикаментозное лечение крупозной пневмонии заключается в приеме антибактериальных препаратов.
До получения результатов исследования мокроты назначаются антибиотики широкого спектра действия, после идентификации возбудителя и определения его чувствительности к антибактериальным средствам препарат заменяют на тот, к которому чувствительность наиболее высока.
Дополнительно назначаются муколитические препараты, жаропонижающие средства. С целью нормализации газообмена больным крупозной пневмонией показана оксигенотерапия.
Источник: texashealth.org
С 3-4-х суток от момента начала заболевания назначается ингаляционная терапия (ультразвуковые аэрозольные ингаляции антибактериальных средств и пр.), курс лечения обычно составляет от 10 до 15 процедур. На стадии разрешения может использоваться физиотерапия (импульсная ультравысокочастотная терапия, ультрафиолетовое облучение, магнитотерапия).
Возможные осложнения крупозной пневмонии и последствия
Крупозная пневмония может осложняться развитием выпотного плеврита, гангрены легкого, гнойного перикардита, гнойного медиастинита, сепсиса, инфекционно-токсического шока, абсцесса головного мозга, гнойного менингита, гнойного артрита, сердечно-легочной недостаточности.
Прогноз
При условии ранней диагностики заболевания и адекватного лечения прогноз благоприятный. В случае несвоевременной диагностики, развития тяжелых осложнений крупозной пневмонии (особенно у иммунокомпрометированных лиц и пациентов, страдающих алкоголизмом) прогноз ухудшается, возможен летальный исход.
Профилактика
С целью профилактики крупозной пневмонии рекомендуется:
- своевременное и адекватное лечение инфекционных заболеваний, особенно респираторных;
- отказ от самолечения антибиотиками;
- избегание травм грудной клетки;
- избегание переохлаждения;
- рациональный режим труда и отдыха;
- отказ от вредных привычек;
- рациональное питание.
Видео с YouTube по теме статьи:
Источник: https://www.neboleem.net/krupoznaja-pnevmonija.php
Крупозная пневмония: симптомы, осложнение, диагностика. Лечение крупозной пневмонии в Москве
Крупозная пневмония – острое инфекционное заболевание, при котором поражается одна или несколько долей лёгкого, в альвеолах появляется фибринозный выпот, а на плевре – фибринозные наложения.
Крупозным воспалением лёгких болеют преимущественно взрослые люди. Заболевание характеризуется выраженной клинической картиной и симптомами интоксикации.
Пациентов с крупозной пневмонией госпитализируют в клинику терапии.
Для обследования пациентов в Юсуповской больнице врачи применяют современную аппаратуру ведущих европейских, американских и японских фирм.
Пульмонологи используют европейские протоколы лечения, индивидуально подходят к выбору метода терапии каждого пациента. Лекарственные препараты вводят через пищеварительный тракт, внутримышечно, внутривенно и ингаляционным путём.
Благодаря комплексному лечению сокращаются сроки пребывания пациентов в стационаре.
Причины и стадии крупозной пневмонии
Возбудителем крупозного воспаления лёгких являются пневмококки I-IV типов. Иногда крупозная пневмония вызывается диплобациллой Фридлендера.
В большинстве острое воспаление лёгких начинается среди полного здоровья и при отсутствии контактов с больными пневмонией.
Это позволяет считать, что развитие крупозной пневмонии происходит под воздействием микроорганизмов, находящихся в верхних дыхательных путях. Важным фактором, провоцирующим развитие пневмонии, является снижение иммунитета.
Различают 4 стадии развития крупозной пневмонии. Стадия прилива характеризуется выраженной гиперемией легочной ткани, застойными явлениями в капиллярах. Её продолжительность от 12 часов до 3 суток.
В стадии красного опеченения форменные элементы крови выходят через стенки капилляров и мелких вен в связи с нарушением их тонуса и проницаемости, в альвеолах появляется выпот. Экссудат богат фибрином, который сворачивается и препятствует поступлению воздуха в альвеолы.
Лёгкие становятся плотными, похожими на печень. Продолжительность второй стадии от 1 до 3 суток.
В стадии серого опеченения выход эритроцитов через сосудистую стенку прекращается. В выпоте, помимо фибрина, содержится альвеолярный эпителий и лейкоциты.
Из-за обильного содержания лейкоцитов поражённое лёгкое имеет характерный серо-зеленоватый оттенок. Продолжительность данной стадии варьируется от 2 до 6 суток.
В стадии разрешения происходит растворение и разжижение фибрина под воздействием протеолитических ферментов. Эта стадия наиболее длительная.
Если лечение назначено своевременно и оно эффективно, патологический процесс может терять свою характерную цикличность и обрываться на ранних этапах развития.
При нарушении рассасывания экссудата развиваются осложнения крупозной пневмонии. Может произойти разрастание соединительной ткани в очаге поражения – карнификация и цирроз лёгкого.
Иногда происходит гнойное расплавление, и пневмония осложняется абсцессом или гангреной легкого.
При крупозной пневмонии имеются явления сухого плеврита с фибринозными наслоениями и развитием спаек. В случае лимфогенной генерализации микроорганизмами возникают гнойные медиастинит и перикардит.
При гематогенном пути распространения бактерий появляются метастатические гнойники в головном мозге, развивается гнойный менингит, перитонит, острый язвенный или полипозно-язвенный эндокардит, гнойный артрит.
Симптомы крупозного воспаления лёгких
Крупозная пневмония имеет острое начало. У пациентов среди полного здоровья повышается температура тела до 39оС, появляется озноб, боль в грудной клетке. В начальной стадии заболевания кашель сухой, затем он становится продуктивным, с выделением «ржавой» мокроты. Отмечается выраженная одышка, грудная клетка на стороне поражения отстаёт при дыхании.
В начальной фазе воспаления при перкуссии определяется притупленно-тимпанический звук над очагом поражения. Во время аускультации выслушивается жёсткое дыхание с удлиненным выдохом, необильная крепитация, на ограниченном участке – влажные и сухие хрипы. В фазе уплотнения при крупозном воспалении лёгких появляются следующие симптомы:
- резкое усиление голосового дрожания, бронхофония во время пальпации грудной клетки;
- при перкуссии – тупой звук;
- везикулярное дыхание не прослушивается, крепитация исчезает, нередко слышен шум трения плевры.
В фазе разрешения голосовое дрожание постепенно нормализуется, бронхофония исчезает, появляется обильная, звучная, на большом протяжении крепитация. Выслушиваются звучные мелкопузырчатые хрипы, бронхиальное дыхание постепенно сменяется жёстким, а затем везикулярным.
При исследовании сердечно-сосудистой системы определяется частый пульс. В случае тяжёлого течения крупозной пневмонии он слабого наполнения, аритмичен, артериальное давление снижено, тоны сердца глухие.
Диагностика крупозной пневмонии
Пульмонологи Юсуповской больницы составляют индивидуальный план обследования пациента с крупозной пневмонией, который включает:
- забор анализа крови, мочи, мокроты;
- биохимическое исследование крови (общий белок, электрофорез белков сыворотки крови, билирубин, фибриноген);
- бактериологический посев мокроты на чувствительность флоры к антибиотикам;
- Электрокардиографию.
Ведущим методом диагностики крупозной пневмонии является рентгенологическое исследование органов грудной клетки. Рентгенографию лёгких выполняют в двух проекциях.
Стадия прилива характеризуется усилением и обогащением легочного рисунка вследствие гиперемии. Прозрачность обычная или слегка понижена. Корень лёгкого на стороне поражения несколько расширен, его тень однородная.
При локализации процесса в нижней доле фиксируется снижение экскурсий соответствующего купола диафрагмы.
В стадии опеченения рентгенологи определяют интенсивное снижение прозрачности легочной ткани, соответствующее пораженному участку. Размеры поражённого участка лёгких обычные или несколько увеличены.
Отмечается некоторое повышение интенсивности тени к периферии. В медиальных отделах затемнения видны «полоски просветления». Корень лёгкого на стороне поражения расширен, его тень однородная.
Прилежащая плевра уплотнена.
Для стадии разрешения характерно уменьшение интенсивности тени пораженного участка. Тень фрагментирована, она уменьшается в размерах, корень лёгкого расширен.
Пациентам с крупозным воспалением лёгких проводят исследование функции внешнего дыхания, по показаниям делают плевральную пункцию. Мультиспиральную компьютерную томографию выполняют в следующих ситуациях:
- при наличии очевидных клинических признаков пневмонии и отсутствии изменений на рентгенограмме;
- если при обследовании пациента с предполагаемым крупозным воспалением лёгких выявлены нетипичные изменения (обтурационный ателектаз, абсцесс или инфаркт лёгкого);
- рецидивирующая пневмония, при которой инфильтративные изменения возникают в одной и той же доле (сегменте);
- затяжное воспаление лёгких пневмония, при котором инфильтративных изменения в легочной ткани не разрешаются в течение 4 недель.
Врачи Юсуповской больницы при отсутствии продуктивного кашля выполняют фиброоптическую бронхоскопию, транстрахеальную аспирацию, трансторакальную биопсию. Если у пациента имеет место плевральный выпот и есть условия для безопасного проведения плевральной пункции, проводят исследование плевральной жидкости.
Лечение крупозной пневмонии
Пациентов с крупозным воспалением лёгких госпитализируют в клинику терапии. В палатах имеется центральная система вентиляции. Каждая палата оснащена кондиционером, позволяющим обеспечить комфортный температурный режим.
При тяжёлом течении пневмонии пациенты проходят лечение в отделении реанимации и интенсивной терапии, которое оснащено современными кардиомониторами, позволяющими непрерывно следить за работой органов дыхательной и сердечно-сосудистой системы, определять содержание кислорода в крови.
При необходимости пациентам проводят искусственную вентиляцию лёгких при помощи стационарных и переносных аппаратов ИВЛ.
При крупозной пневмонии одновременно назначают 2 антибиотика (бензилпенициллин, ампициллин, амоксициллин клавуланат, цефуроксим, цефотаксим, цефтриаксон). Один антибиотик вводят внутривенно, второй – внутримышечно. Врачи Юсуповской больницы проводят комплексное лечение крупозных пневмоний, включающее:
- иммунозаместительную терапию (внутривенное введение свежезамороженной или нативной плазмы, иммуноглобулина).
- коррекцию микроциркуляторных нарушений (гепарин, реополиглюкин);
- коррекцию диспротеинемии (альбумин, ретаболил);
- дезинтоксикационную терапию (солевые растворы, 5% раствор глюкозы);
- кислородотерапию (кислород подают через маску или катетеры);
- кортикостероидную терапию (преднизолон другие глюкокортикоиды).
При выраженной интоксикации пациентам с крупозной пневмонией врачи Юсуповской больницы проводят плазмаферез. Антиоксидантная терапия заключается в приёме внутрь аскорбиновой кислоты и рутина.
Бронхолитическим эффектом обладает эуфиллин, атровент, беродуал. Улучшают дренажную функцию бронхов отхаркивающие препараты (лазолван, ацетилцистеин).
Отхаркивающие и бронхолитики при интенсивной терапии вводятся через небулайзер.
Физиотерапевтические методы лечения крупозной пневмонии
Для лечения пациентов с крупозным воспалением лёгких пульмонологи Юсуповской больницы широко используют физиотерапевтические процедуры. Ультразвуковая аэрозольная ингаляция применяется для введения в дыхательные пути антибиотиков муколитиков, гепарина. Дециметровое волновое лечение использоваться почти сразу же после того, как прошла лихорадка.
Импульсивная УВЧ-терапия проводится пациентам со сниженным иммунитетом. Антибактериальные препараты вводят в дыхательную систему с помощью магнитофореза. Улучшает дренажную функцию бронхов массаж, лечебная физкультура и дыхательная гимнастика.
При подозрении на крупозную пневмонию звоните по телефону Юсуповской больницы, где пациентов госпитализируют круглосуточно 7 дней в неделю. Врачи, не дожидаясь результатов бактериального исследования мокроты, начинают антибактериальную терапию. Пульмонологи применяют индивидуальные схемы лечения воспаления лёгких эффективными, безопасными лекарственными препаратами.
Дмитрий Николаевич Староверов Заведующий отделением анестезиологии-реанимации с палатами реанимации и интенсивной терапии — врач-анестезиолог-реаниматолог
- МКБ-10 (Международная классификация болезней)
- Юсуповская больница
- «Болезни органов дыхания». Руководство под ред. акад. РАМН, проф. Н.Р.Палеева. М., Медицина, 2000г.
- Дыхательная недостаточность и хроническая обструктивная болезнь легких. Под ред. В.А.Игнатьева и А.Н.Кокосова, 2006г., 248с.
- Илькович М.М. и др. Диагностика заболеваний и состояний, осложняющихся развитием спонтанного пневмоторакса, 2004г.
*Информация на сайте носит исключительно ознакомительный характер. Все материалы и цены, размещенные на сайте, не являются публичной офертой, определяемой положениями ст. 437 ГК РФ. Для получения точной информации обратитесь к сотрудникам клиники или посетите нашу клинику.
Скачать прайс на услуги
Источник: https://yusupovs.com/articles/terapia/krupoznoe-vospalenie-lyegkikh/
Крупозная пневмония
Крупозная пневмония – воспалительно-аллергический недуг лёгких, характеризующийся уплотнением одной или же нескольких долей лёгкого, а также образованием в альвеолах патологического экссудата. Как следствие, лёгочная ткань перестаёт активно участвовать в процессе газообмена. Вызывают этот опасный недуг патогенные микроорганизмы.
Стоит отметить, что многие люди путают крупозную пневмонию с очаговой. Но на самом деле эти патологии различны между собой. В случае прогрессирования очаговой пневмонии на рентгене будет видно, что поражены определённые дольки лёгкого.
Если же прогрессирует крупозная пневмония, то на рентгене будет чётко видно поражение целой доли лёгкого, которая и состоит из небольших долек. Все это говорит о том, что площадь поражения при крупозном типе значительно больше, чем при очаговом.
Поэтому такая патология и протекает тяжелее.
Ранее крупозная пневмония считалась настоящим приговором. Если проявились её симптомы, то в большинстве клинических ситуаций пациент умирал.
Но сейчас, благодаря развитию медицины и наличию высокоэффективных препаратов, смертность практически приблизилась к нулю. Стоит отметить, что крупозная пневмония у детей диагностируется редко.
Более подвержены ей взрослые люди из возрастной категории 18–40 лет.
Этиология
Основная причина прогрессирования недуга – патогенная активность микроорганизмов. Возбудителями пневмонии этого типа чаще являются пневмококки, стрептококки, стафилококки, клебсиеллы и кишечная палочка. Но не исключена и смешанная флора. В лёгочные ткани они проникают тремя путями:
- воздушно-капельным (наиболее частый путь проникновения патогенной микрофлоры при очаговой, крупозной и прочих видах пневмонии);
- гематогенный;
- лимфогенный.
Крупозная пневмония
Факторы риска:
- переохлаждение;
- интоксикация организма;
- анемия;
- авитаминоз;
- гиповитаминоз;
- травма грудной клетки различной степени тяжести;
- переутомление;
- стресс;
- наличие сопутствующих патологий в острой или хронической стадии;
- снижение реактивности и сенсибилизации организма.
Пневмония начинает развиваться сразу, как только патогенная микрофлора проникла в лёгкие. Патогенез недуга напрямую связан с токсинами, которые выделяет возбудитель.
Данные вещества проникают в лёгочные ткани, тем самым в значительной мере повышая проницаемость стенок сосудов, экссудацию эритроцитов и фибрина в альвеолы.
Важен тот факт, что при разных стадиях недуга патогенез различен, а клиника зависит именно от этого.
Стадии
Всего в прогрессировании крупозной пневмонии клиницисты выделяют 4 стадии. Их общая длительность составляет максимум 11 дней.
1 или стадия прилива. Длительность – одни сутки. Характерные признаки – микробный отёк и выраженная гиперемия доли лёгкого, поражённой микроорганизмами.
Если на этой стадии взять на исследование отёчную жидкость, то можно будет выявить в ней огромное количество возбудителей. Проницаемость капилляров возрастает, и красные клетки крови постепенно просачиваются в просвет альвеол.
Поражённая доля уплотняется. На рентгене можно выявить указанные изменения.
2 или стадия красного опеченения. Она развивается на второй день прогрессирования недуга. Диапедез эритроцитов постепенно усиливается из-за полнокровия и отёка.
Но в просвет альвеол теперь просачиваются не только красные кровяные тельца, но и нейтрофилы. Между клетками выпадает фибрин (белок). Лимфатические сосуды, которые локализуются в тканях органа, расширяются и переполняются лимфой. Региональные лимфоузлы увеличиваются.
Поражённая доля по плотности становится как печень, и приобретает тёмно-красный цвет.
3 или стадия серого опеченения. Она развивается у пациента на 4–6 день недуга. В просвете альвеол накапливаются нейтрофилы и нити фибрина. Концентрация красных кровяных телец, которые подвергаются гемолизу, снижается, что влечёт за собой уменьшение выраженности гиперемии. Доля лёгкого при данной стадии увеличивается, тяжелеет, а на плевре проявляются фибринозные наложения.
4 или стадия разрешения. Проявляется на 9–11 день прогрессирования недуга. Сформированный фибринозный экссудат постепенно расплавляется и рассасывается. Лёгкое очищается от накопившегося фибрина и патогенной микрофлоры. Экссудат из органа выводится вместе с мокротой и через лимфатический дренаж лёгкого.
Симптоматика
Крупозная пневмония начинается остро. Первый её симптом – гипертермия до высоких цифр. Но также не исключён и продромальный период, в котором у человека могут возникнуть такие симптомы:
- слабость;
- головная боль различной степени интенсивности;
- вялость;
- снижение аппетита;
- расстройства со стороны ЖКТ: диарея, запор.
По мере прогрессирования патологии, киника дополняется такими симптомами:
- боль в боку со стороны поражения. Имеет острый или колющий характер. Степень интенсивности различная. Может отдавать в плечо или живот. Этот симптом обычно исчезает на 2–3 день от начала развития болезни. Если же болевой синдром сохраняется дольше, то это уже тревожный сигнал – возможно у больного развилась эмпиема плевры;
- кашель. На ранней стадии болезни он является малопродуктивным, но на 3 день становится влажным. Во время кашля у пациента выделяется густая мокрота. Сначала она пенистая и имеет белый цвет, но постепенно становится «ржавой» из-за примеси в ней крови;
- обычно пациента беспокоит одышка – затруднён вдох. Частота дыхательных движений в минуту – от 25 до 50. Поражённая половина грудной клетки несколько отстаёт в акте дыхания;
- цианоз. Этот симптом возникает вследствие нарушения газообмена. Ткани организма не получают в достаточной мере кислород. У больного человека отмечается цианоз носогубного треугольника, пальцев рук и ног, губ;
- кожный покров горячий и сухой, а на конечностях холодный;
- участие вспомогательной мускулатуры в акте дыхания.
Осложнения
Воспаление лёгких в любой форме является смертельно опасным недугом, так как на его фоне прогрессируют опасные осложнения, требующие лечения в реанимации.
Осложнения крупозной пневмонии следующие:
Диагностика
Крупозную пневмонию определить не составляет труда, так как её признаки являются довольно специфичными. Важно при проявлении первых симптомов, которые указывают на прогрессирование недуга, обратиться за квалифицированной медицинской помощью.
Наиболее информативным методом диагностики является рентген. Он даёт возможность выявить наличие и распространённость патологического процесса. Рентген проводят как взрослым, так и детям при подозрении на развитие этой патологии.
Рентгенограмма при крупозной пневмонии
Основные признаки крупозной пневмонии, которые можно выявить при помощи рентгена:
- поражённая доля имеет выпуклые границы;
- однородное затемнение доли;
- реакция плевральной оболочки очень чёткая.
Если при помощи рентгена врачу не удалось точно поставить диагноз, то прибегают к КТ или МРТ.
Также с целью диагностики пациенту назначают:
Лечебные мероприятия
Лечение крупозной пневмонии проводится только в стационарных условиях. Эта патология настолько опасна для жизни, что о лечении в домашних условиях или при помощи народных средств не может быть и речи. В некоторых случаях больных даже переводят в отделение интенсивной терапии. Заниматься лечением недуга должен только высококвалифицированный врач.
План лечения разрабатывается с учётом стадии болезни, выраженности симптомов, тяжести протекания и общего состояния пациента. Стоит отметить, что базовую терапию следует начинать проводить как только был подтверждён диагноз.
Лечение крупозной пневмонии только комплексное. Только в таком случае оно будет эффективным. Пациенту назначается:
- оксигенотерапия. Этот метод лечения необходим для нормализации газообмена;
- антибактериальная терапия. Сначала врачи прибегают к препаратам широкого спектра действия, но после получения результатов посева мокроты, препарат могут сменить;
- физиотерапевтические методики лечения;
- антивоспалительные фармацевтические средства;
- симптоматическое лечение. Базовая терапия может дополняться муколитиками, противогерпетическими препаратами, сосудистыми лекарственными средствами и прочее.
Источник: https://SimptoMer.ru/bolezni/organy-dykhaniya/1418-krupoznaya-pnevmoniya-simptomy


 Вторая стадия (стадия красного опеченения). Возникает на второй день недуга. Из-за наличия полнокровия и отека диапедез эритроцитов постепенно усиливается. Однако в просвет альвеол просачиваются не только кровяные тельца красного цвета, но и нейтрофилы. Лимфатические сосуды, которые расположены в тканях легкого существенно расширяются и переполняются лимфой. По плотности, пораженная доля легкого становится идентична плотности печени и становится темно-красного цвета. Региональные лимфоузлы несколько увеличиваются.
Вторая стадия (стадия красного опеченения). Возникает на второй день недуга. Из-за наличия полнокровия и отека диапедез эритроцитов постепенно усиливается. Однако в просвет альвеол просачиваются не только кровяные тельца красного цвета, но и нейтрофилы. Лимфатические сосуды, которые расположены в тканях легкого существенно расширяются и переполняются лимфой. По плотности, пораженная доля легкого становится идентична плотности печени и становится темно-красного цвета. Региональные лимфоузлы несколько увеличиваются.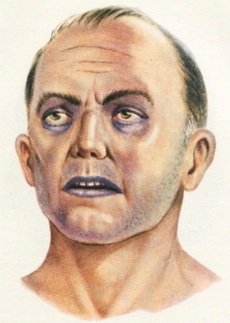 Цианоз. Данный симптом возникает вследствие нарушения процесса газообмена. В ткани организма перестает поступать в достаточной степени кислород. У больного отмечается цианоз губ, носогубного треугольника, пальцев рук, кожный покров становится горячий и сухой.
Цианоз. Данный симптом возникает вследствие нарушения процесса газообмена. В ткани организма перестает поступать в достаточной степени кислород. У больного отмечается цианоз губ, носогубного треугольника, пальцев рук, кожный покров становится горячий и сухой. Дмитрий Николаевич Староверов Заведующий отделением анестезиологии-реанимации с палатами реанимации и интенсивной терапии — врач-анестезиолог-реаниматолог
Дмитрий Николаевич Староверов Заведующий отделением анестезиологии-реанимации с палатами реанимации и интенсивной терапии — врач-анестезиолог-реаниматолог