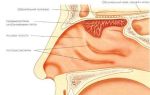
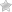Заболевание, при котором воспалению подвергаются слизистые оболочки бронхов, называется катар верхних дыхательных путей. Воспалительный процесс приводит к скапливанию большого количества мокроты и последующему кашлю, а также насморку.
Особенность катара заключается в том, что болезнь поражает и соседние ткани, потому как слизистая оболочка является единой для всех близкорасположенных органов.
Особенности протекания катара верхних дыхательных путей
Если при простудных заболеваниях постоянно прибывает количество слизи, то есть смысл подозревать катар верхних дыхательных путей. Подобные воспаления будут сопровождаться не проходящими кашлем и насморком. Развивается это чаще всего в бронхиальных оболочках. Для того чтобы его вылечить, следует придерживаться определенных правил.
Статистические показатели подобного заболевания чаще всего возрастают в осенний и зимний период. Можно даже сказать, что ниспадающий пик будет приходиться с октября на апрель. Достаточно резких колебаний температуры, переохлаждения тела или даже заражения от больного аденовирусной инфекцией человека все, механизм запустится. Причем касаться это будет всех возрастных групп.
Опасные симптомы: как распознать катар
- аденовирусные проявления;
- бактериальная атака;
- сочетание обоих факторов.
Важно знать, что симптомы этого заболевания будут проявлять себя постепенно:
Сама болезнь будет развиваться постепенно при этом все связанные с интоксикацией симптомы могут отсутствовать.
Температура будет проявляться нерезко. А вот симптомы насморка будут выражены с самого начала при этом появятся все стадии острого ринита. Позже к нему присоединятся такие симптомы, как кашель с резким выделением мокроты серозно-гнойного цвета.
В народной медицине для лечения катара, симптомы которого отмечены в верхних дыхательных путях, применяются противомикробные, противовоспалительные, жаропонижающие, отхаркивающие, обволакивающие растительные препараты.
Ниже представлены рецепты для излечения катара верхних дыхательных путей народными средствами.
Лечение катара: эффективные способы
- прием лекарственных настоев и отваров;
- ароматерапия (ингаляции);
- массаж.
Приготовление настоев и отваров
Лечение при помощи народных средств требует обязательного соблюдения всех составляющих компонентов и соответствие технологии изготовления. Вот несколько действительно эффективных рецептов:
- Заливаем столовую ложку от коры калины стаканом кипятка. Туда же добавляем несколько корок лимона. Все это настаиваем около получаса, процеживаем и принимаем по одной столовой ложке каждые три часа.
- Смешиваем равные части листов от малины, травы мать-и-мачеха и сиреневых почек (лучше взять всего по части столовой ложки). Этот состав нужно заварить двумя стаканами кипятка и настаивать в теплом месте около часа. Обычно такой настой употребляют примерно по трети стакана три раза в день.
- Следующий настой можно приготовить следующим образом: смешиваются взятые по равным долям засушенные плоды малины, липового цвета и перечной мяты. Исходить нужно из следующих пропорций: по две столовые ложки каждой на литр кипятка. После заваривания отвар оставляют настаиваться примерно час. Как раз этот настой и следует употреблять как чай.
Дышим и оздоравливаемся
Проводить лечение можно и при помощи вдыхания полезных эфирных масел. Но непосредственно вдыхать их даже необязательно можно поставить в то помещение, где находится больной специальную аромолампу.
Какие масла дадут самый лучший эффект? Это лимонгресс, мелисса, пихта, эвкалипт и тимьян. Последние два как раз очень хорошо зарекомендовали себя в плане бактерицидных лекарей.
Кроме элементарных ингаляций хороший эффект может оказать и картофельный пар он отлично прогреет дыхательные пути.
Массаж в помощь
- Смазать маслом пальцы и начать надавливать на те точки, которые расположены с боков от переносицы (имеется в виду верхняя её часть). Круговые движения нужно совершать не менее сорока раз.
- Такие небольшие постукивания можно совершать и по верхней части ноздрей. Обычно это делается средним и указательным пальцами обеих рук.
При кашле тоже поможет массаж. Чтобы мокрота отходила лучше, нужно «постучать» ладонями по обе стороны от позвоночника. Не нужно напрягать руки напротив, их следует расслабить и совершать движения только кистями. Такое лечение лучше делать два раза в день не более, чем по семь минут.
Лечение при помощи коррекции питания
Актуально в вопросе быстрого оздоровления от катара и питание больного. Здесь есть определенные противопоказания. Как ни странно это звучит, но нужно отказаться от метода отпаивания заболевшего человека молочными продуктами. Дело в том, что оно является катализатором по выработке слизи в нашем организме, а, такое лечение, напротив, только усугубит процесс.
Источник: https://progorlo.ru/stroenie/verxnie-dyxatelnye-puti/osobennosti-protekaniya-katara
Катар дыхательных путей острый у детей
Катар дыхательных путей острый у детей имеет обширное течение. То есть симптоматика данного заболевания различная. Может начинаться респираторными признаками, например, насморком. Затем значительно усугубляется.
Катар дыхательных путей острый имеет острую симптоматику. Поэтому клинические признаки выраженные, с преобладанием воспаления дыхательного аппарата. Может прослеживаться атипичное воспаление легких.
Наиболее часто катар дыхательных путей связывают с несколькими заболеваниями. В число данных заболеваний входят следующая группа патологий:
- проявление вирусного гриппа;
- аденовирусные инфекции;
- заразный ринит вирусного происхождения;
- бактериальные инфекции верхних дыхательных путей.
То есть катары верхних дыхательных путей у детей сопровождаются обязательным внедрением вирусов. Причем вирусы имеет различную локализацию. Поражения касаются носоглотки, бактериального инфекционного процесса. Причем преобладают следующие бактериальные инфекции:
- стрептококковые инфекции;
- стафилококковые инфекции.
Что это такое?
Катар дыхательных путей острый у детей – стойкий инфекционный процесс острого течения, сопровождающийся чередой симптоматических реакций. Данное заболевание встречается у детей старшего возраста. Могут прослеживаться случаи заболеваемости среди детей младшего возраста.
Наиболее опасно по последствиям проявление катара дыхательных путей у младенцев. Так как в результате вирусного и микробного поражения дыхательных путей ребенок может иметь симптоматику, которая проявляет себя достаточно остро. При наличии острого течения данного процесса ребенок не может осуществить процесс питания.
Процесс питания нарушается вследствие закупорки дыхательных путей. Наиболее часто проявляется симптоматика поражения горла. А также симптоматика поражения верхних дыхательных путей. Что приводит к формированию парентерального питания.
Помимо дыхательных путей при катаре может поражаться бронхиальная система. Что приводит к формированию стойкого кашля. Стойкий кашель не улучшает признаки катара дыхательных путей острого характера.
Причины катара дыхательных путей
Известно, что причинами любой респираторной инфекции являются бактерии и вирусы. Бактерии и вируса могут значительно ухудшать течение болезни. А осложнения или последствия данного процесса приводят к воспалению нижних отделов дыхательных путей.
Может развиваться бактериальное поражение легких. Или пневмония. Причем пневмония может быть связана с катаральными явлениями. Среди маленьких детей явления катара наиболее серьезные. Это связано с наличием еще не сформировавшейся реактивности организма.
Именно реактивность организма впоследствии приводит к стойким нарушениям бронхиальной системы. Причиной осложнений является не достаточное лечение. Или, например, не вылеченное вовремя вирусное заболевание, касающееся гриппа.
Риск рецидива при катаре дыхательных путей острого течения у детей высокий. Поэтому при отсутствии должного лечения формируются очаги поражения снова и снова. Отсюда возникают осложнения.
Катары верхних дыхательных путей у детей имеют различную симптоматику. Но чаще данную симптоматику связывают с наличием патологических признаков. У детей нередко первым симптомом заболевания становится насморк. А также характерны следующие симптомы:
- слабость, связанная со снижением сопротивляемости организма;
- кашель;
- одышка;
- нарушение процесса приема пищи;
- при прослушивании выявляется охриплость.
Формы поражения бронхов проявляются у детей от трех до шести лет. Причем у них проявляется кашель. Кашель может протекать без выделения секрета бронхов. Однако может выделяться и секрет бронхов.
Но данная форма проявления заболевания у детей данной возрастной категории не столь опасная. То есть симптоматика поддается вылечиванию. Но требуется медицинское консультирование. Возможно повторное проявление болезни с поражением нижних дыхательных путей.
Поражение нижних дыхательных путей проявляется осложнением респираторного характера поражения. У младенцев симптомы данного заболевания следующего характера:
- посинение кожных покровов вследствие удушья;
- проявление поражения бронхиальной системы;
- приступообразный кашель;
- явления нарушения дыхания, вплоть до возникновения одышки.
Если возникает повторное развитие катара верхних дыхательных путей у детей острого характера, то уже данная патология сопровождается поражениями внутренних органов. К данным органам относят:
- систему сердечно-сосудистую;
- желудочный и кишечный тракт.
Значительно повреждается центральная нервная система у детей младшего возраста. В данном случае симптоматика болезни касается наличия рвотного рефлекса. А также наличия обеспокоенности ребенка, плаксивости, наличием судорожного синдрома.
В конечном итоге катар дыхательных путей острый у детей младшего возраста может привести к формированию гнойного процесса. Причем гнойный процесс может затрагивать верхние дыхательные пути, но системы организма. Что приводит к нежелательным реакциям.
Диагностика катара дыхательных путей
Диагностика особенно в раннем возрасте включает рассматривание клинических признаков. Ребенок при этом нередко отказывается от питания. Причем питание может быть грудным и искусственным. Характерную картину заболевания дают следующие признаки:
- цианическое поражение кожных покровов;
- симптомы одышки.
Имеет значение в диагностике состояний новорожденного прослушивание дыхания. Дыхание нарушено. Также отмечается определенный крик ребенка как следствие поражение органов верхних дыхательных путей.
Имеет значение и заразность заболевания. Именно данная форма болезни является наиболее заразной. Именно, поэтому наблюдаются периоды повышенной заразности. Даже при малейшем контакте с ребенком.
В старшем возрасте показана консультация отоларинголога. При осмотре органов дыхания обнаруживается их воспаление. Но помимо осмотра необходимо применить клинические анализы:
- анализ крови;
- анализ мочи;
- бактериальное обследование мокроты.
Обнаруживаются воспалительные реакции. Скорость оседания эритроцитов имеет повышенный характер. Повышение количества лейкоцитов свидетельствует о поражении. Бактериальное обследование мокроты позволяет обнаружить пневмонию.
Пневмония при этом имеет острый характер. Для обнаружения осложнений требуется проведение дополнительных методов диагностики. Дополнительные обследования включают:
- исследование желудочно-кишечного тракта;
- исследование спинномозговой жидкости;
- кардиограмма.
Профилактика катара дыхательных путей
Предупреждение болезни касается профилактических мероприятий, способных предотвратить осложнения. Осложнения могут иметь затяжной характер. Важно прибегнуть к помощи специалистов, для этого ребенка помещают в стационар.
Следует помнить, что заболевание наиболее заразное. Поэтому целесообразно изолировать больного ребенка. То есть применить не специфическую профилактику.
Но и в палате также необходимо соблюдать профилактические мероприятия. Профилактические мероприятия касаются обязательного микробного обеззараживания палаты. Или помещения, где находится больной ребенок. С этой целью проводят следующие мероприятия:
- бактерицидные средства;
- кварцевание;
- проветривание;
- влажная уборка (как стен, так и пола).
Но при данных мероприятиях необходимо соблюдать последовательность. Последовательность предполагает следующие методы:
- протирание поверхностей;
- влажная уборка;
- кварцевание помещения;
- проветривание.
Но при явлениях пневмонии уход должен быть тщательным. Ведь пневмония у детей требует проведения профилактики ее осложнений. При пневмонии у детей целесообразно предупредить развитие пролежней, обеспечить протирание кожных покровов. В том числе необходим доступ свежего воздуха.
Для предупреждения начального этапа заболевания необходимо придерживаться мер, касающихся профилактики респираторного, вирусного заболевания. Но вакцинация против гриппа не является значимым методом. Поэтому можно ограничиться методами повышения иммунитета.
Лечение катара дыхательных путей
При катаре верхних дыхательных путей острого характера у детей обязательно назначается лечебная терапия. Обязательно необходимо соблюдать определенные правила, касающиеся приема пищи. Лучше принимать пищу в определенное время.
Питание не должно быть беспорядочным. Ведь правильное питание – залог здоровья организма ребенка. Обязательно введение жидкости. В том числе предпочтение отдают витаминным комплексам.
Лечение должно быть также направлено на соблюдение гигиены. Это способствует профилактики внедрения вирусов и патогенной микробной флоры. Широко используют мероприятия по предотвращению кашля. С этой целью предпочтение отдают местным способам:
- согревание ног с помощью горчичников;
- согревание области грудной клетки.
Но воздействие высоких температур показано только при отсутствии температуры тела. Стойкая повышенная температура является противопоказанием. Для детей старшей возрастной группы необходимо применить противомикробные средства.
При наличии кашля важно применить муколитики. Для детей младшего возраста не применяются антибиотики. Для них используют средства, содержащие натрий. При наличии застоя слизи в носу показано применять средства натурального происхождения.
Широко используют для детей раннего возраста терапию, направленную на гемотрансфузию. Преимущественно с целью подачи организму ребенка антител против респираторного заболевания. Обязательно используются медикаментозные препараты.
Лечение должно включать применение средств, укрепляющих иммунную систему. Особенно в случае наличия бактериальной флоры. При тяжелой пневмонии необходимо использовать антибиотики.
Прогноз врачей при катаре дыхательных путей
Катар верхних дыхательных путей острый с точки зрения прогнозов может проявлять себя в зависимости от некоторых факторов. Наиболее неблагоприятно течение катара верхних дыхательных путей у детей раннего возраста. В силу тех или иных причин.
Основной причиной не благоприятных прогнозов у детей младшего возраста в повышении риска осложнений. Нарушенное питание детей раннего возраста способствует повреждению процесса обмена веществ. А явления одышки ухудшают течение болезни.
Прогноз хороший при наличии легкого течения болезни. Легкое течение болезни связано с отсутствием осложнений. А также с отсутствием повторных эпизодов болезни.
Исход катара дыхательных путей
При катаре верхних дыхательных путей у детей младшего возраста могут иметь значения рецидивы заболевания. Ребенок нуждается в особом уходе. Возможно применение средств интенсивной терапии.
Стационарное лечение улучшает симптомы болезни. Исход при медикаментозном лечении зависит от состояния ребенка. Это касается и людей в возрасте. Наиболее неблагоприятен исход при поражении нервной системы.
Поражение нервной системы вызывает ухудшение состояния ребенка. Различные судорожные синдромы ведут к потере активности. В конечном итоге могут прослеживаться серьезные патологии.
Продолжительность жизни при катаре дыхательных путей
Продолжительность жизни при данном заболевании может не нарушаться. Если назначено необходимое лечение. Ведь терапия при катаре дыхательных путей острого характера значительно улучшает течение болезни.
Симптоматическая терапия улучшает течение болезни. Наиболее опасно ситуация перехода болезни из острой стадии в хроническую стадию. Поэтому соблюдение предписаний медикаментозного характера улучшает симптоматику болезни.
Продолжительность жизни выше при наличии тщательного ухода за больничными пациентами. Уход должен содержать меры профилактики осложнений. Отсутствие ухода способствует развитию не благоприятных явлений для организма, вплоть до наличия изменений функционального характера.
Источник: http://bolit.info/katar-dyhatelnyh-putey-ostryy-detey.html
Симптомы и лечение катара верхних дыхательных путей
Заболевание может развиваться у человека любого возраста, однако чаще ему подвержены пожилые люди. Связано это с ослабленным с годами иммунитетом. Кроме того, катар может поражать здоровье детей, у которых иммунная система еще не успела полноценно сформироваться.
Основными факторами, приводящими к развитию болезни, являются:
- простуда. Переохлаждение слизистой ведет к воспалению и нарушению кровообращения. Болезнь может возникнуть на фоне вирусной инфекции, при сырой и мокрой погоде или резких перепадах температуры;
- химические вещества. Если человеку в силу своей работы постоянно приходиться дышать опасными веществами, могут появиться катаральные изменения;
- предрасположенность. Частое употребление алкоголя, курение, пониженный иммунитет, плохая экология – все это провоцирует рассматриваемое заболевание.
Поражение верхних дыхательных путей может протекать в нескольких формах.
- Острая – возникает благодаря инфекции или микробам, в период межсезонья. Требует незамедлительного лечения, иначе может перейти в следующую форму.
- Хроническая – не долеченный острый катар носа перерастает в постоянную стадию. Больной жалуется на выделение слизи и заложенность носа.
- Гипертрофическая – разновидность ринита, которая возникает из хронической формы болезни. При этом наблюдается разрастание соединительной ткани носовых раковин.
- Атрофическая – происходит поражение костной ткани дыхательных путей. Образуются корки, и возникает неприятный запах из носа. Сухость, затруднение в дыхании и потеря обоняния – основные признаки.
Симптомы заболевания
Проявление симптомов катара верхних дыхательных путей происходит не сразу. Болезнь имеет склонность развиваться постепенно. Наблюдается общее ухудшение состояния здоровья:
- постепенно повышается температура;
- присутствует насморк в острой форме проявления;
- в течение нескольких дней появляется кашель с гнойными выделениями;
- отечность и покраснения дыхательных путей;
- слабость организма.
Кроме того, становится трудно дышать, возникает одышка. Если состояние заболевшего заметно ухудшается, необходимо сразу же принять неотложные меры.
Катар у детей
Развитие катара может происходить у детей любого возраста, вплоть до наличия катарального воспаления еще в утробе матери. Такие случаи имеют место при нарушении развитии плода, особенно когда будущая мать поражена бактериями.
Маленькие дети могут получить инфекцию при игре с другим уже заболевшим ребенком. Для лечения ребенка применяются те же средства, что и для взрослых, однако в меньших дозировках и более щадящем варианте.
Диагностика
Чтобы правильно установить диагноз, необходимо обратится к врачу: взрослым – к лору, а при заболевании ребенка – к педиатру. Доктор проведет консультацию и осмотр, который будет состоять из:
- оценки симптоматики катара верхних дыхательных путей;
- при аускультации могут наблюдаться влажные хрипы;
- назначение анализа крови, в результате которого может быть обнаружено повышенное количество лейкоцитов, что будет свидетельствовать о заболевании;
- назначение лабораторного анализа слюны;
- может быть назначена рентгенография грудной клетки.
После обследования и постановки окончательного диагноза, врач назначает курсовое лечение. Оно может быть как медикаментозным, включая прием антибиотиков, так и включать в себя исключительно народные средства.
Способы лечения болезни
Методика лечения катара верхних дыхательных путей в домашних условиях состоит из приема отваров и настоек, ингаляций и лечебного массажа.
Существует несколько эффективных рецептов, помогающих при лечении.
- В стакане теплого молока растворить 1 столовую ложку меда и выпить на ночь. Важно не кипятить молоко, а подогреть его до теплого состояния.
- Измельчить столовую ложку коры калины и залить ее стаканом кипятка, после чего добавить лимон и дать настояться в течение получаса. Принимать отвар по 1 столовой ложке каждые 3 часа.
- Листья мать-и-мачехи и плоды малины в равных частях смешать и добавить 1/2 части душицы. Залить водой и кипятить в течение 20 минут. Принимать внутрь в теплом виде с ложкой меда.
- Головку чеснока измельчить и смешать со стаканом молока. Подогреть и принимать несколько раз в сутки по 1 чайной ложке.
Может применяться ароматерапия. Она включает в себя ингаляции настойками трав и масел. В их состав должны входить мелисса, эвкалипт и пихта. Общеизвестный народный метод «подышать над картошкой» тоже будет способствовать очищению дыхательных путей.
Применение лечебного массажа поможет остановить кашель и убрать постоянную заложенность носа. Массаж можно проводить с помощью эфирных масел.
Не стоит доводить катар верхних дыхательных путей или катаральное воспаление слизистой до осложнений, некоторые формы болезни могут приводить к серьезным негативным последствиям. Поэтому при наличии симптомов, обратитесь к доктору за квалифицированной помощью.
Источник: https://rinitanet.ru/obschie-voprosi/katar-verkhnikh-dykhatelnykh-putey.html
Катар
Воспаление может происходить в любой части тела. Слизистая оболочка покрывает любой орган, отдел, ткань. Таким образом, воспалительный процесс может начаться в любой точке организма путем аутоиммунной реакции или поражения инфекцией.
Что такое катар? Это различные формы воспаления слизистых оболочек, которые выстилают полости, отделы и органы организма. Еще называют катаральным воспалением.
По имеющимся элементам в выделяющемся экссудате делят на виды:
- Слизистый – примесь слизи. Слущивание эпителия, слизистая дистрофия, что провоцирует десквамативный катар;
- Серозный (прозрачный) – мутный экссудат;
- Гнойный – появление гноя, состоящего из слизи и лейкоцитов полинуклеарных. Вязкая, мутная масса, серо-желтого или серо-зеленого цвета. Поверхность слизистой оболочки разрушается, образуя эрозии, происходит кровоизлияние;
- Слизисто-гнойный;
- Фибринозный (крупозный) – удаление экссудата приводит к повреждению слизистой вплоть до соединительной ткани;
- Бленнорейный;
- Геморрагический – скопление эритроцитов. Их бывает так много, что экссудат напоминает кровоизлияние.
При остальных видах катара наблюдается разрушение и слущивание лишь верхнего слоя эпителия, не повреждая нижние.
Зачастую болезнь проходит сама по себе за счет незначительного и недолгого раздражения. Однако если есть факторы, которые продолжают вызывать воспалительный процесс, это требует вмешательства со стороны человека (врачей).
По формам катар делят на:
- Острый – болезненное воспаление быстро проходит, и эпителий восстанавливается сам. Длится до 3 недель. Воспаление сначала является серозным, перетекающим в слизистый, а потом в гнойный.
- Хронический – возникает на фоне острой формы и характеризуется развитием болезни вплоть до изменения структуры слизистой: она набухает, тускнеет, утолщается, морщинится, цвет из бледно-розового становится коричневым, серым, аспидным. Возникает атрофия (истончение) или гипертрофия (разрастание) слизистой.
Катар поражает различные органы, поэтому ему дают различные названия, например, ангина, ларингит, уретрит и пр. Значение имеет интенсивность и область поражения. Частыми являются катары слизистых дыхательных путей.
За первенство борются воспалительные процессы, происходящие в толстой и тонкой кишечниках. При хронических формах часто наблюдается полный отказ органа от участия в процессе деятельности всей системы (то есть атрофия).
Приведем общий список видов катара:
- Атропиновый – воспаление конъюктивита;
- Глетчерный;
- Весенний;
- Дыхательных путей;
- Кишечника;
- Среднего уха;
- Сухой;
- Фолликулярный.
Причины
Причины катара слизистой оболочки являются общими:
- Физические факторы, например, раны, переломы, ссадины;
- Химические факторы, например, токсины, яды, щелочи;
- Термические факторы, например, изменение температуры окружающей атмосферы, переохлаждение;
- Инфекционные агенты, например, поражение бактериями или грибками.
Чаще всего воспаление является следствием поражения участка инфекциями или после травмирующих ситуаций. Прочие причины являются не столь частыми. Также не исключается генетическая предрасположенность и аутоиммунные заболевания, которые запускают воспалительный процесс в отделах, где нет никаких повреждений и отсутствуют бактерии, вирусы, болезнетворные грибки.
Сопутствующими факторами являются:
- Слабый иммунитет – главный сопутствующий фактор;
- Загрязненная окружающая среда;
- Курение;
- Неправильное питание;
- Чрезмерные физические нагрузки;
- Чрезмерное потребление алкоголя;
- Отсутствие гигиены отдельных частей тела;
- Отсутствие своевременного лечения заболеваний;
- Аллергические реакции;
- Ошибки врачей и чрезмерное потребление лекарств.
Симптомы и признаки катара слизистой оболочки
Симптомы и признаки катара слизистой оболочки следующие:
- Покраснение пораженного участка;
- Набухание;
- Отек;
- Выделение жидкости;
- Возможно повышение температуры местного или общего характера;
- Слабость;
- Пораженный участок отключается от процесса частично или полностью.
В зависимости от участка, в котором началось воспаление, выделяют характерные признаки. Так, при воспалениях в дыхательных путях возникает затрудненное дыхание, одышка, кашель и отхождение мокроты.
При воспалениях в толстом кишечнике прослеживаются запоры и поносы, обезвоживание.
Катар у детей
Катар у детей наблюдается в разных формах и видах. Даже у нерожденных малышей может развиться воспалительный процесс как следствие патологий развития плода.
При родах от матери передаются те бактерии и вирусы, которые у нее наблюдаются, что тоже может спровоцировать воспалительный процесс любого органа ребенка.
По мере развития малыш травмируется, контактирует с окружающим миром и другими детками, которые могут передавать свои инфекции. Передающиеся через пищу и воздух бактерии часто становятся причинами различных детских заболеваний.
У детей наблюдаются воспалительные процессы генетического характера, а также в результате неправильно сформированной системы. Лечение детей зачастую является таким же, как и у взрослых. Однако применяются более щадящие методы.
Воспаление слизистой оболочки у взрослых
У мужчин и у женщин имеется множество причин для развития воспаления слизистой оболочки любого органа и отдела организма. Вредная пища, курение, алкоголь, секс, вредное производство, отсутствие гигиены, отсутствие отдыха, физические нагрузки, инфекционные болезни, которые человек не лечит, — это тот малый список, который может стать причиной возникновения катара у взрослых.
Также не забываем о том, что с возрастом эластичность, плотность и функциональность некоторых тканей и мышц спадает. Пожилые люди могут заболеть катаром только потому, что их организм «износился».
Диагностика
Диагностика катара слизистой оболочки всегда начинается с обращения к врачу, который занимается лечением той или иной системы человеческого организма. Он проводит общий осмотр пораженного участка, слушает все жалобы больного, из-за которых он обратился за помощью.
Также учитывается анамнез пациента: что предшествовало болезни, болели ли родители и другие родственники данным заболеванием и т.д.
Здесь проводятся различные инструментальные и лабораторные исследования. В первом случае берутся образцы тканей пораженных участков, просматриваются сами отделы, которые зачастую имеют измененный вид и форму. Во втором случае проводятся анализы взятых мазков, выделений, крови, мочи и кала, тканей.
Нередко проводится анализ на аллергическую реакцию и венерические болезни, чтобы исключить их как первопричину любого другого воспаления.
Лечение
Лечение катара определяется пораженным органом и степенью тяжести воспаления слизистой оболочки. При острой форме обычно дают покой пораженной части и снимают симптомы воспалительного процесса. При хронической форме используют раздражающие препараты, которые провоцируют приток крови к пораженному органу, чтобы иммунная система боролась сильнее.
Лекарства, которые часто используются при катаре:
- Антибиотики при вирусной природе болезни;
- Противовоспалительные препараты;
- Антигистаминные и антисептические средства;
- Гормональные препараты.
Основное лечение направлено на устранение причины, которая спровоцировала заболевание. При острой форме данный способ является единственным, чтобы устранить катару. При хронической форме позволительны медикаментозные и физиотерапевтические процедуры.
Чем лечить катару? Инструментами, лекарствами, покоем и профилактическими мерами. Каждый пораженный участок требует своего специфического лечения, который назначается строго врачом.
Иногда в процессе участвует необходимость соблюдать строгую диету, которая зачастую полна витаминами, белками или клетчаткой. Порой эффективными становятся народные средства.
Любое лечение в домашних условиях всегда согласуется с лечащим врачом, который при легкой форме болезни позволяет пациенту находиться дома.
Продолжительность жизни
Сколько живут при катаре? Продолжительность жизни при воспалении слизистой оболочки не укорачивается, однако меняется качество. При отсутствии лечения острая форма перетекает в хроническую, при которой возможно распространение инфекции и атрофия пораженного участка. В данном случае происходит хирургическое вмешательство путем ампутации или замены «отключившегося» органа.
Нередкими становятся осложнения, которые провоцируют инвалидность или летальный исход. Само воспаление слизистой оболочки не является смертельным, однако осложнения могут спровоцировать негативный результат.
Единственными рекомендациями для поддержания собственного здоровья здесь могут быть:
- Избегать причин, вызывающих воспаление;
- Вовремя лечить инфекционные заболевания;
- Соблюдать гигиену тела, правильно питаться, не вести беспорядочную половую жизнь;
- Почаще отдыхать;
- Периодически проверять свое здоровье у врачей.
Источник: http://vospalenia.ru/katar.html
Катар верхних дыхательных путей
Развивается после переохлаждения, вдыхания табачной, мучной пыли и других химических веществ. Это одиночные заболевания, обусловленные активацией эндогенной флоры дыхательных путей в результате развития вторичного иммунодефицитного состояния со снижением местной барьерной функции.
Ведущими клиническими признаками являются влажный кашель с мокротой и обильные слизисто-гнойные выделения из носа. Лихорадка — не характерна.
Необходимо избежать распространенной ошибки участковых врачей —назначение антибиотиков широкого спектра действия, так как основная причина—развитие иммунодефицитного состояния. Поэтому лечение следует начинать с назначения иммунокоррегирующей терапии.
При отсутствии лейкоцитоза (дефицит Т-хелперов) показаны тимические факторы (например, тималин, Т-активин, тимаген) в обычных дозах курсом 5-7 дней.
Отсутствие палочкоядерного нейтрофилеза диктует необходимость его стимуляции с помощью нуклеината натрия (по 0,2×3 раза в день), метилурацила или пентоксила курсом 7-10 дней.
Отсутствие увеличенного СОЭ может быть обусловлено синтезом дефективных антител, которые не взаимодействуют с инфекционным антигеном. В таком случае показано назначение миелопида или человеческого нормального иммуноглобулина (по 1 ампуле один раз в 3 дня 3-4 инъекции на курс).
Поскольку чаще всего происходит активация находящихся в дыхательных путях стафилококков и стрептококков, то эффективны пенициллин и мак-ролиды (например, эритромицин по 0,25×4 раза в день курсом 5-7 дней.) Симптоматическая терапия и щелочные ингаляции также оказывают лечебный эффект.
Разделяются первично-локализованные формы:
- менингококконосительство;
- назофарингит.
Генерализованные формы:
- менингококцемия,
- менингит,
- менингоэнцефалит,
- смешанная форма (менингококцемия в сочетании с менингитом, менингоэнцефалитом).
Диагноз менингококкового назофарингита можно поставить при наличии больных манифестными формами менингококковой инфекции в окружении больного, высеве возбудителя в сочетании с заложенностью носа или насморка со скудными слизисто-гнойными выделениями; кратковременной (1-3 дня) субфебрильной лихорадкой, наличием в гемограмме палочкоядерного лейкоцитоза, увеличенного СОЭ.
Менингококцемия часто сопровождается развитием инфекционно-токсической почки, реже серозными или гнойными моно- и полиартритами, мио-и эндокардитами.
Инфекционно-токсический шок:
- ШОК 1 СТЕПЕНИ. Жалобы на сильную головную боль, температуру тела до 39° С, кожа холодная, акроцианоз, сыпь геморрагическая, быстро подсыпает и укрупняется, сознание ясное, эйфория, двигательное беспокойство, гиперестезия, тахикардия, АД повышено, диурез сохранен, гипокалиемия.
- ШОК II СТЕПЕНИ. Жалобы на резкую слабость, температура тела понижается до субфебрильной, резкая бледность кожи, мраморность, сыпь крупная, обильная с некрозами, сознание сопорозное, гипостезия, резкая тахикардия, АД снижено до 50% возрастной нормы, олигоурия, гипокалиемия.
- ШОК III СТЕПЕНИ. Жалобы на ощущение холода, нехватку воздуха, температура ниже 36,6° С, кожа холодная, диффузный цианоз, «трупные пятна», сыпь крупная с некрозами фаланг пальцев, участков кожи на туловище, лице; прострация, кома, резкая тахикардия, АД ниже 50% возрастной нормы или не определяется, анурия, гипо- или гиперкалиемия.
ХРОНИЧЕСКАЯ МЕНИНГОКОКЦЕМИЯ встречается редко и проявляется периодически возникающей лихорадкой, высыпаниями на коже, поражением суставов, эндокардитами.
Источник: http://www.goagetaway.com/page/bakterialnyj-katar-verhnih-dyhatelnyh-putej
Катар верхних дыхательных путей ОРВИ (J06) и грипп (J10)
Синдром катара верхних дыхательных путей (J06) диагностируется при остро возникших насморке и/или кашле, катаральных явлениях в зеве (но не остром тонзиллите) при отсутствии изменений при отоскопии и/или подозрительных на средний отит жалоб, а также нарушений дыхания, хрипов в легких.
Для гриппа (J10) характерна высокая температура, интоксикация, мышечные и головные боли, боль при взгляде вверх; катаральные явления усиливаются в течение 2-3 дней.
Бактериальные осложнения ОРВИ возникают редко, не более, чем у 3-8% заболевших. Как правило, они уже имеются в 1-2-й дни болезни; в более поздние сроки они возникают чаще всего вследствие суперинфекции.
При обследовании 1900 грудных детей с PC-вирусной инфекцией посевы мочи дали рост бактерий в 5% случаев, а посевы крови — у 2 детей, хотя у 25% был выявлен лейкоцитоз выше 15- 109/л.
У детей первых месяцев жизни, получивших инфекцию от старших сибсов, особенно посещающих ДДУ, выше риск одновременного развития ОРВИ и отита или пневмонии; у них более 3Л внебольничных пневмоний развивается на фоне ОРВИ.
Дополнительные исследования
У 5-10% госпитализируемых детей грудного и раннего возраста с ОРВИ анализ мочи выявляет лейкоцитурию; поэтому в амбулаторных условиях анализ мочи желателен у всех таких детей, особенно с ИМП в анамнезе.
Лейкопения, характерная для гриппа, обычно отсутствует при ОРВИ, которые в 1/3 случаев сопровождаются повышением числа лейкоцитов в периферической крови до 10-15-10% и выше (при нормальном СРБ). Такие цифры — повод для исключения бактериального очага, но сами по себе они не могут обосновывать назначения антибиотиков.
В цитированном выше исследовании только при лейкоцитозе > 30-15Т09/л у 1/3 детей с PC-вирусной инфекцией было выявлено серьезное бактериальное заболевание.
Рентгенография придаточных пазух носа больным ОРВИ в остром периоде не показана — она часто выявляет обусловленное вирусом воспаление синусов.
Показание для рентгенографии грудной клетки — появление укорочения перкуторного звука и влажных хрипов, сохранение температуры выше 38° более 3 дней, учащение дыхания в отсутствие обструктивных изменений, кряхтящее дыхание, нарастающие признаки интоксикации.
Выявление на снимке усиленного бронхосо-судистого рисунка, повышения воздушности, усиление тени корней легких не являются показанием для антибактериальной терапии.
Лечебная тактика
Антибиотики для лечения не осложненных ОРВИ и гриппа не используют, «в т.ч. если заболевание сопровождается в первые 10-14 дней болезни ринитом, конъюнктивитом, затемнением синусов, ларингитом, крупом, бронхитом, обструкцией».
Они не только не предотвращают бактериальную суперинфекцию, но способствуют ее развитию из-за подавления нормальной пневмотропной флоры, «сдерживающей агрессию» стафилококков и кишечной флоры.
Антибиотики могут быть показаны при ОРВИ и гриппе детям групп риска (хроническая патология легких, ИДС), у которых есть риск обострения бактериального процесса; у них заранее подбирают антибиотик по характеру флоры.
Сходные рекомендации используют педиатры во многих странах.
Противовирусная химиотерапия
Препараты этой группы применяется при гриппе и более тяжелых формах ОРВИ в первые 24-48 часов от начала болезни.
Озельтамивир (Тамифлю) при гриппе А и В: внутрь у детей старше 1 года 2-4 мг/кг/сут 5 дней. На другие вирусы, не выделяющие нейраминидазы, не действует.
Занамивир (Реленца) при гриппе А и В: в аэрозоле, начиная с 5 лет — по 2 ингаляции (всего 10 мг) 2 раза в день в течение 5 дней.
В крайне тяжелых случаях гриппа оправдано введение в/в иммуноглобулина, который содержит антитела к вирусам гриппа. При гриппе и ОРВИ также применяют:
- Римантадин (лучше с дротаверином — Но-шпа) внутрь для лечения, в основном, гриппа А (в последние годы теряет эффективность из-за устойчивости вирусом). 1-го дозы: 1,5 мг/кг/сут (дети 3-7 лет), 100 мг/сут (дети 7-10 лет), 150 мг/сут (>10 лег).
- При применении в форме сиропа Альгирема внутрь: дети 1-3 лет 10 мл, 3-7 лет 15 мл: 1-й день 3 раза, 2-3-й дни — 2 раза, 4-й — 1 раз в день (римантадина не более 5 мг/кг/сут).
- Арбидол внутрь: 2-6 лет — 0,05, 6-12 лет — 0,1, >12 лет -0,2 г 4 раза в день 3-5 дней.
- Тилорон (Амиксин) внутрь: 60 мг/сут в 1,2,4 и 6-й дни лечения — дети старше 7 лег.
- Интерферон a-2b капли в нос (Альфарон, Гриппферон) — дети 0-1 г. -1 капля 5 рта в день, 1-3 г. — 2 капли 3-4 раза, 3-14 лет — 2 капли 4-5 раз в день 5 дней.
- Интерферон a-2b в свечах — Виферон — 150 000 ME 2 раза в сутки 5 дней.
- Интерферон а-2 в виде мази Виферон — 1 г/сут (40 000 Ед/сут) на 3 апликации на слизистую носа 5 дней.
- Интерферон-у (Ингарон >7 лет) по 2 капли в нос 3-5 раз в день 5-7 дней.
Индукторы интерферона при очень тяжелых ОРВИ вводят в/м или в/в 2 дня, затем через день; курс — 5 инъекций (Циклоферон 4-6 лет — 0,15, 7-12 лет — 0,3, >12 лет — 0,45, Неовир в дозе 6 мг/кг/сут — макс. 250 мг).
Превентивная терапия контактных лиц и во время эпидемической вспышки
Данная тактика используется, в основном, в отношении гриппа:
- Озельтамивир внутрь: 1-2 мг/кг/сут не позднее 36 часов после контакта в течение 7 дней; во время эпидемии гриппа — ежедневно до 6 недель.
- Римантадин, Альгирем, Арбидол: лечебные дозы 1 раз в день 10-15 дней
- Тилорон (>7 лет): 60 мг/сут 1 раз в неделю 6 недель.
- Альфарон, Гриппферон: по 2 капли в нос 1 раз в день 10 дней
- Ингарон (>7 лет): 2 капли в нос через день.
Профилактика повторных ОРВИ. Антибиотики не способствуют снижению частоты ОРВИ. Эффективны закаливание, удлинение прогулок, мытье рук и ношение масок в семьях с ОРВИ, в эпидсезоны — ограничение контактов.
У часто болеющих детей эффективны бактериальные лизаты (ИРС19, Рибомунил и др. ), есть опыт использования иммуностимулятора пидотимода6 (Имунорикс), улучшающего также работу цилиарно-го аппарата эпителия дыхательных путей.
Источник: http://diagnoster.ru/bolezni/o-bolezni/orvi/katar/