Злокачественная опухоль, локализующаяся в области горла, представляет серьезную опасность для здоровья человека.
Рак горла сопровождается болезненными ощущениями, воспалением слизистых оболочек и другими неприятными симптомами, которые затрудняют речь и прием пищи.
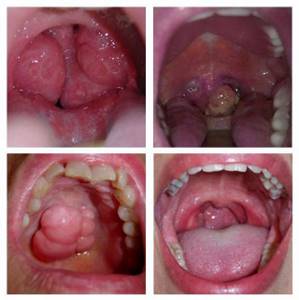
Рак горла, симптомы, признаки которого имеют четко выраженный характер, представляет собой злокачественное новообразование, образующееся непосредственно в гортани или глотке. От опасного заболевания ежегодно погибает 4 тысячи человек в мире. Своевременное выявление онкологического заболевания позволяет максимально быстро и эффективно вылечить его.
Основные причины рака горла
На сегодняшний день нет точных причин, которые способствуют возникновению недуга, но ученые выделяют основные факторы риска.
К ним относятся генетическая наследственность, нездоровый образ жизни, неблагоприятная экологическая обстановка, инфекционные и вирусные заболевания ротовой полости. Основной причиной, которая провоцирует рак гортани, является длительное курение.
Поэтому каждый человек может уменьшить риск возникновения заболевания, отказавшись от губительной привычки – курения.
В сигарете содержится огромное количество опасных для организма человека веществ, которые являются канцерогенами. Именно они вызывают развитие злокачественных опухолей.
Рак горла, фото которых пугают своей симптоматикой, развивается преимущественно у людей, выкуривающих более 2-х пачек сигарет в день.
Если Ваш стаж курения составляет более 15 лет, то риск развития рака увеличивается более чем в 40 раз по сравнению с некурящим человеком.
Кроме того, вызывают онкологию такие факторы, как:
- алкоголизм;
- вдыхание асбестоцементной пыли, паров бензина и нефтепродуктов;
- длительное пребывание в помещении с лакокрасочной продукцией;
- наличие заболеваний, которые имеют предопухолевую природу (папилломы, хронический ларингит и другие).
Когда в жизни человека присутствуют несколько факторов, провоцирующих онкологические заболевания, то они усиливают друг друга, что негативно сказывается на состоянии больного. Если у человека есть вирус папилломы, то ему необходимо очень внимательно следить за своим самочувствием, так как недуг, как правило, является начальной стадией злокачественной опухоли.
При обнаружении первых признаков болезни нужно в срочном порядке обратиться к врачу. Игнорирование симптоматики может привести к плачевным последствиям, в числе которых летальный исход.
Только своевременное, адекватное лечение и правильный образ жизни могут избавить больного от опасной болезни и ее последствий. Кроме того, ни в коем случае нельзя заниматься самолечением.
Поэтому единственно верным решением является посещение специалиста, который может точно диагностировать тип, форму, характер заболевания.
Первые признаки болезни
Рак гортани имеет ярковыраженную симптоматику, поэтому человек может самостоятельно выявить недуг. Но поставить точный диагноз может только врач. Для этого проводится обследование, осмотр пациента, а также производится сдача анализов крови и мочи.
Первые признаки рака горла проявляются постепенно. Они имеют схожие черты с симптомами обычной простуды, что значительно затрудняет диагностику болезни на ранней стадии. К ним относятся:
- регулярные болезненные ощущения в горле;
- изменение голоса;
- появление новообразований, воспалительных процессов;
- затруднение при глотании пищи.
При осмотре врач может увидеть белые язвочки или пятна на гортани. В большинстве случаев начальная форма болезни протекает без каких-либо симптомов. К явным симптомам недуга относятся кашель, который имеет хроническую форму, резкое снижение веса, болезненные, неприятные ощущения, отдающие в уши.
При этом человека постоянно сопровождает чувство першения в горле, которое напоминает ощущение наличия постороннего предмета в гортани. Иногда больной сталкивается с таким явлением, как полная потеря голоса. Если новообразование имеет большие размеры, то человек будет ощущать постоянную одышку, которая проявляется при физических нагрузках.
В некоторых случаях появляется повышенное слюноотделение, неприятный запах из ротовой полости. Крайне редко возможно появление кровавых выделений.
В любом случае при резком появлении симптомов недуга нужно обязательно посетить участкового терапевта, который впоследствии направит пациента к узкому специалисту.
Важно помнить, что медлить при раке горла нельзя, так как болезнь чревата очень серьезными последствиями.
Рак горла: симптомы у женщин
Отзывы женщин позволяют утверждать, что рак горла появляется из-за курения. Опасная привычка провоцирует развитие раковых клеток не только в горле, но и в других органах.
Поэтому женщинам нужно очень внимательно следить за состоянием своего здоровья и исключить все провоцирующие болезнь факторы. Рак гортани у представительниц слабого пола проявляется практически так же, как и у мужчин.
Основными отличиями симптоматики являются:
- резкие изменения в голосе, которые заключаются в осиплости, хрипоте;
- увеличение лимфатических узлов;
- беспричинный постоянный кашель;
- боли при глотании, употреблении пищи.
Чтобы не заболеть раком горла, необходимо придерживаться здорового образа жизни, отказаться от вредных привычек и проводить профилактические мероприятия. Например, тщательно следить за гигиеной ротовой полости, повышать иммунитет.
Стадии болезни
Сегодня выделяют 4 стадии рака горла. Они различаются по симптоматике, форме течения и размерам опухоли. Наименьшую опасность представляет первая стадия такого заболевания, как рак горла. Фото начальной стадии можно посмотреть в медицинской энциклопедии или на тематических сайтах. По ним можно узнать, как выглядит заболевание, как его определить.
Первая стадия характеризуется наличием новообразования, которое локализуется на слизистой оболочке. При этом наблюдается естественная подвижность гортани, а также отсутствие метастаз. Данная форма болезни лечится наиболее эффективно. Лечение, как правило, осуществляется с помощью специальных медикаментов.
Источник: https://antirodinka.ru/pervie-priznaki-raka-gorla
Список первых признаков всех видов рака гортани
Рак гортани, по частоте диагностирования, входит во вторую десятку онкологических заболеваний. При этом с каждым годом количество заболевших людей значительно уменьшается.
Злокачественное поражение гортани включает в себя несколько видов рака с локализацией в разных отделах органа. Для каждого отдела характерна своя совокупность симптомов и время их проявления.
О болезни
Рак гортани представляет собой злокачественное образование, развивающееся в слизистой оболочке органа, во время разрастания которого, здоровая ткань начинает замещаться патологической.
Болезнь делится на виды и формы, в зависимости от пораженного отдела. Большинству из них характерны быстрые темпы развития с активным метастазированием на расположенные рядом органы и ткани.
Общие начальные симптомы
Данная патология отличается ранним проявлением симптомов, которые напоминают обычные простудные явления. В 80% случаев, злокачественное поражение чаще всего диагностируют уже на более поздних стадиях.
В основном, рак гортани проявляется следующими первыми признаками:
- дискомфорт в горле во время разговора или глотания пищи, который проявляется першением, ощущением воспаления или постороннего предмета;
- бляшки белого цвета, обсыпающие область свода, миндалин и стенки гортани;
- изменение структуры поверхности стенок горла и гортани. Они становятся неоднородными с выраженным увеличением бугорков;
- наличие длительно незаживающих ранок или язвочек небольшого размера, расположенных в гортани;
- изменение тембра голоса, вследствие поражения связочного аппарата и нарушения его эластичности. Чаще всего наблюдается дисфония или хрипота;
- увеличение региональных лимфатических узлов;
- кашель, который принимает хроническую форму;
- болезненные проявления режущего характера, возникающие по время приема пищи и отдающие в области уха с пораженной стороны;
- выраженная анемия, в результате которой человек становится обессиленным и сонливым;
- быстрая потеря веса;
- постоянное чувство сухости в горле;
- высокая температура;
- тошнота, возникающая вследствие отравления организма продуктами распада клеток, пораженных раком.
Рекомендуем посмотреть, как выглядит рак гортани на этом видео:
Виды
Первые проявления патологии будут, в первую очередь, зависеть от вида рака. Выделяют 3 группы начальных признаков.
Первые симптомы плоскоклеточного неороговевающего рака гортани
Данный вид ракового заболевания развивается в клетках слизистого эпителия гортани, не способных к ороговению. Патология отличается стремительными темпами своего развития и большой площадью разрастания, при которой глубоко поражаются прилегающие ткани.
Для плоскоклеточного рака неороговевающего типа характерно первичное метастазирование в полость рта и лимфатические узлы. На сегодняшний день данный вид рака считается наиболее распространенным.
Патология, в основном, поражает желудочек гортани или надгортанник. В период роста, опухоль локализуется на одной стороне отдела, но постепенно переходит и на вторую его половину. Данный вид можно выявить на начальных порах по определенным признакам.
В начале развития заболевания отмечается появление небольшого, но постоянного першения, которое сопровождается сухостью слизистых поверхностей горла. Глотание при этом сопровождается ощущением дискомфорта и комка в горле.
Вследствие нарушения трофических процессов, в гортани могут образовываться множественные эрозии и изъявления небольшого размера.
По мере их разрастания, дискомфорт перерастает в болезненность, при которой становится тяжело или невозможно глотать.
В дополнении появляется сильная отдышка, связанная с отеком тканей горла и сужением его просвета.
Первые симптомы плоскоклеточного ороговевающего рака гортани
Плоскоклеточный рак ороговевающего типа представляет собой наименее опасный вид патологии, для которой характерно медленное распространение и единичное метастазирование в ближайшие органы и ткани.
Источник: http://stoprak.info/vidy/golovy-i-shei/gortan/samye-pervye-priznaki.html
Рак горла симптомы у женщин и мужчин
На сегодняшний день раковые болезни стали весьма распространенным явлением, поэтому для их своевременного обнаружения мы должны знать, как проявляют себя те или иные виды злокачественных образований, в том числе и такой вид онкологического заболевания как рак горла, его симптомы на ранних стадиях.
По статистке более 70% обнаруженных опухолей у человека являются злокачественными. Среди них весьма распространенным является рак горла. В группе риска чаще всего находятся мужчины после сорока лет.
Причиной тому является злоупотребление вредными привычками. У женщин болезнь встречается реже, но в связи увеличением количества курящих женщин, среди них также нередки случаи рака горла. Интересен тот факт, что чаще всего страдают городские жители.
В сельской местности случаи рака горла встречаются крайне редко.
Что это такое?
Рак горла или гортани – злокачественное образование, которое локализуется в слизистой оболочки гортани и глотки, способное быстро распространяться по другим соседним тканям и органам. Рак гортани может быть следствием распространения рака ротоглотки.
Рак горла не возникает из ниоткуда. Ему обязательно предшествуют какие-либо причины. Симптомы же рака горла схожи с порой самыми безобидными заболеваниями.
Причины возникновения болезни
Раку горла могут способствовать нижеследующие причины:
- Курение на протяжении долгих лет;
- Хронический алкоголизм;
- Возникший по тем или иным причинам иммунодефицит;
- Пожилой возраст;
- Радиационное облучение даже в малых дозах. Такое возможно при проживании вблизи от местности, где есть радиационные залежи или же в местности, где произошла какая-либо техногенная катастрофа;
- Наследственная предрасположенность к раку;
- Несвоевременное лечение доброкачественных опухолей в области головы и шеи
- До конца не излеченные вирусные или бактериальные заболевания горла, такие как, например, ларингит.
- Неправильное питание, некачественная еда также с течением некоторого времени может привести к раку горла;
- Может быть спровоцирован вирусом, который вызывает инфекционный мононуклеоз. Данный вирус носит название вируса Эпштейна-Барра;
- Шрамы гортани, оставшиеся после перенесенных ожогов и операций, могут преобразоваться в рак горла, если после болезни не соблюдены рекомендации врача;
- В зону риска попадают и люди с рубцами, которые были образованы после туберкулеза и сифилиса.
Как видно из этого списка, чаще всего, мы сами являемся виновниками заболевания. Здоровый образ жизни, отказ от вредных привычек, могут нас обезопасить от многих болезней, в том числе и от рака горла.
Симптомы рака горла
Источник: https://pro-rak.com/zlokachestvennaya-opuhol/rak-gorla/
Рак глотки
Рак глотки — злокачественный опухолевый процесс, локализующийся в глотке, характеризующийся инфильтративным и быстрым ростом, регионарным метастазированием в лимфатические узлы и отдаленным метастазированием в соматические органы. Рак глотки сопровождается чувством инородного тела, болями, нарушениями глотания, изменением голоса, носовыми кровотечениями, а также общими симптомами раковой интоксикации. Диагностируется рак глотки на основании данных биопсии. Распространенность ракового процесса оценивается при помощи риноскопии, отоскопии, ларинго- и фарингоскопии, рентгенологических и томографических исследований. Рак глотки лечиться путем радикального хирургического удаления опухоли. Оперативное вмешательство может комбинироваться с химиотерапией и лучевым воздействием на раковые клетки.
Рак глотки поражает преимущественно людей в возрасте старше 40 лет. Более чем в половине случаев рак глотки локализуется на небных миндалинах. У 16% больных рак глотки располагается на ее задней стенке, у 10,5% — на мягком небе. По своему гистологическому строению рак глотки может быть представлен лимфоэпителиомой, карциномой, ретикулоцитомой, цитобластомой или смешанной опухолью.
Рак глотки склонен к интенсивному инфильтративному росту и характеризуется бессимптомностью начального периода. В связи с этим примерно у 40% больных рак глотки диагностируется уже в III и IV стадии, а у 45% пациентов с впервые диагностированным раком глотки выявляются метастазы в регионарные лимфатические узлы.
Рак глотки
Рак глотки может возникать как первично злокачественная опухоль, так и в результате метаплазии доброкачественных опухолей глотки. На сегодняшний день отоларингологии не известна однозначная причина, запускающая злокачественную трансформацию клеток с развитием рака глотки. Однако выделен целый ряд факторов, которые считаются предрасполагающими или триггерными в отношении рака глотки.
Первое место среди них отводится употреблению табака. Предполагают, что рак глотки развивается в результате хронического раздражения слизистой при табакокурении или жевании табака. Более 90% пациентов с раком глотки регулярно использовали табак в том или ином виде.
Жевание табака может также спровоцировать появление рака языка и других злокачественных или доброкачественных опухолей полости рта.
Раздражающим действием, способным вызвать рак глотки, обладают и алкогольные напитки. По данным статистики около 75% больных раком глотки имеют в анамнезе указание на злоупотребление алкоголем. Наибольшим риском в отношении рака глотки считается сочетание злоупотребления алкоголем и табакокурения.
Благоприятствующим фактором в развитии рака глотки может выступать плохо подогнанный зубной протез.
Причем многие авторы указывают на то, что триггерным фактором является не механическое травмирование слизистой протезом, а впитывание им алкоголя и табака, воздействие которых в свою очередь вызывает рак глотки.
Факторами риска в развитии рака глотки являются хронические воспалительные заболевания: фарингит, тонзиллит, хронический синусит и пр. К предраковым состояниям относятся лейкоплакия и эритроплакия глотки. Определенную роль в возникновении рака глотки играет также инфицированность ВПЧ — вирусом, являющимся причиной образования кондилом, бородавок и папиллом.
В начальном периоде рак глотки, как правило, имеет бессимптомное течение. Этот период может занимать от нескольких недель до нескольких месяцев. Обычно первым клиническим проявлением рака глотки является чувство инородного тела или комка в глотке. Затем присоединяется болевой синдром.
Отмечаются расстройства прохождения пищи в пищевой канал, поперхивания и нарушения глотания. Возможно онемение различных участков глотки и полости рта.
Помимо местных проявлений рак глотки имеет общие симптомы, которые обусловлены раковой интоксикацией и проявляются головными болями, вялостью, общей слабостью, недомоганием, снижением веса, отсутствием аппетита.
Симптоматика рака глотки может быть различной в зависимости от его месторасположения. Распространение опухоли на мягкое небо приводит к нарушению его подвижности, что обуславливает появление гнусавого оттенка голоса и попадание жидкой пищи в нос во время еды.
Если рак глотки локализуется на ее боковой поверхности, то, прорастая в глубь тканей, он может захватить сосудисто-нервный пучок шеи и явиться причиной массивного кровотечения. Расположение рака в носоглотке часто сопровождается прорастанием опухоли в евстахиеву трубу с нарушением ее проходимости.
В результате возникает острый средний отит, который может переходить в хронический экссудативный средний отит, а при присоединении вторичной инфекции — в хронический гнойный средний отит; развивается тугоухость.
Находящаяся в носоглотке опухоль зачастую нарушает вентиляцию придаточных пазух носа, что ведет к развитию синусита с появлением болей в области воспаленной пазухи. Локализующийся в носоглотке рак может прорастать в полость черепа с появлением клинической картины, характерной для опухоли головного мозга.
В большинстве случаев рак глотки имеет эпителиальное происхождение и склонен к распаду. Наиболее часто распадается рак гортаноглотки, что связывают с травмированием опухоли принимаемой пищей.
Изъязвленный и разлагающийся рак глотки приводит к появлению кровянистых примесей в слюне и мокроте, а также к постоянному неприятному запаху изо рта.
Распад опухоли, расположенной в носоглотке, является причиной частых носовых кровотечений.
Рак глотки может иметь экзофитный и эндофитный рост. Экзофитная опухоль обычно расположена на широком основании, отличается бугристой и местами изъязвленой поверхностью, при прикосновении к которой наблюдается кровоточивость.
Такое образование часто характеризуется розовой или серой окраской и окружено воспалительным инфильтратом. Эндофитный рак глотки представляет собой легко кровоточащую язву, покрытую грязновато-серым налетом.
Чаще всего он располагается на одной из миндалин и приводит к увеличению ее размеров в сравнении со здоровой.
Благодаря малосимптомному начальному периоду рак глотки может стать случайной диагностической находкой при осмотре на приеме у терапевта, отоларинголога или стоматолога.
Подтвердить рак глотки может проведение гистологического исследования образца опухоли, взятого во время биопсии.
Исследование мазков-отпечатков с поверхности опухоли малоинформативно и имеет значение только тогда, когда обнаруживает наличие атипичных клеток.
При подозрении на рак глотки биопсия должна проводиться под контролем фарингоскопии.
Если опухоль находится в толще небной миндалины и не сопровождается изъязвлением, то биопсия может дать ложноотрицательный результат в связи с тем, что опухолевый участок не попал во взятый с поверхности миндалины биопсийный образец.
Поэтому при одностороннем увеличении миндалины, предполагая рак глотки, желательно провести одностороннюю тонзиллэктомию с последующим тщательным изучением тканей различных участков удаленной миндалины.
Определить распространенность злокачественного процесса при раке глотки помогает риноскопия, ларингоскопия, исследование проходимости евстахиевой трубы, отоскопия, рентгенография черепа и околоносовых пазух, КТ черепа и глотки, МРТ головного мозга, биопсия лимфоузлов и др. Дифференцировать рак глотки необходимо от доброкачественных опухолей глотки, инородного тела глотки, ангины, болезни Вегенера, сифилиса.
В основе лечения рака глотки лежит хирургический метод. Операция проводится под общим наркозом. Предварительно под местной анестезией выполняется трахеостомия и интубационная трубка вводится через трахеостому. Для избежания интраоперационного кровотечения проводится перевязка наружной сонной артерии.
В зависимости от распространенности опухоли применяется наружный или чрезротовой доступ. В ходе операции опухоль должна быть удалена вместе с расположенными на 1 см по ее периметру визуально неизмененными тканями.
Если рак глотки локализуется в небной миндалине, то операция заключается в удалении пораженной миндалины, прилегающей к ней области корня языка, небных дужек и парафарингеальной клетчатки. Если рак глотки прорастает в гортань, то проводят циркулярную резекцию глотки и удаление гортани.
Операция заканчивается формированием трахеостомы, ортостомы и эзофагостомы. Спустя 3 месяца после ее проведения возможно выполнение пластики глотки и пищевода для восстановления естественного пути прохождения пищи.
Рак глотки I-II стадии подлежит только хирургическому лечению. Рак глотки III стадии является показанием к комбинированному лечению: операция в сочетании с лучевой терапией.
Облучение как самостоятельный способ лечения применяется, когда операция противопоказана или пациент отказывается от нее, а также при послеоперационном рецидиве. Лечение может проводиться контактным или дистанционным способом.
В комбинации с хирургическим вмешательством или в качестве паллиативного лечения рака глотки возможно применение химиотерапии.
Пятилетняя выживаемость пациентов, имеющих рак глотки I-II стадии, после его радикального удаления составляет по разным данным от 65 до 95%, у пациентов с раком глотки III стадии после комбинированного лечения — 45-65%.
Предупредить рак глотки поможет отказ от курения, жевания табака и злоупотребления спиртными напитками. Также необходимо следить за состоянием зубных протезов, своевременно лечить заболевания носоглотки и доброкачественные опухоли глотки. Своевременное обращение к отоларингологу позволяет врачу диагностировать рак глотки на I-II стадии заболевания, что значительно улучшает прогноз лечения.
Источник: https://www.KrasotaiMedicina.ru/diseases/zabolevanija_lor/pharyngeal-cancer
Что такое рак гортани?
- Раковое поражение гортани характеризуется неконтролируемым ростом нетипичных клеток после стимулирующего воздействия внешнего или внутреннего фактора.
- Клетки принимают совершенно отличающийся от нормальных клеток вид: меняется форма, а также форма и строение ядра — главного клеточного компонента.
- Рак гортани способен дать метастазы через кровеносное русло или лимфатическую систему в различные органы человека, которые зачастую приводят к необратимым нарушениям нормальной их деятельности.
Данное заболевание имеет агрессивное течение, но способно длительное время не проявляться внешне у соответствующих пациентов. Поэтому чаще случаи рака гортани диагностируются уже в третьей или четвертой его стадии.
Из всех злокачественных опухолей, поражающих органы дыхательной системы, рак гортани составляет до 75% случаев. Наиболее подверженной группой являются курящие мужчины возрастом старше 40-45 лет.
Те люди, которые проживают в условиях города, а не в сельской местности, также входят в группу риска по раку гортани. На сегодня распространенность заболевания продолжает возрастать, но существуют данные, что 65% пациентов с подтвержденным гистологическими исследованиями диагнозом излечиваются.
Факторы риска
Основными факторами риска, способными повлиять на организм и оказать пусковое действие на начало опухолевого роста, являются:
- длительное курение;
- злоупотребление алкогольными напитками;
- наличие хронически протекающих заболеваний дыхательной системы;
- профессиональная деятельность на вредном производстве;
- наличие предшествующих раку состояний (папиллом, пахидермии, лейкоплакии, рубцов, фиброаденомы).
Влияние данных факторов и ответное формирование опухолевого клона клеток во многом зависит от наследственности человека, уровня его общего здоровья. В целом у всех людей имеется вероятность развития рака гортани.
Причины
- Вышеперечисленные факторы риска, длительно воздействуя на организм, в частности, на слизистую его органов дыхания, в определенный момент изменяют генетическую информацию ядра одной клетки.
- Вследствие этого она начинает бесконтрольно делиться, порождая целый клон опухолевых клеток, который растет в толщу стенки гортани и может прорасти в соседние органы.
- Зачастую изначально имеется доброкачественное новообразование, которое не дает метастазов по организму, растет в просвет гортани, не обладает нетипичными для нормальных клеток изменениями ядра.
- Такая опухоль опасна тем, что в любой момент под действием все тех же факторов может перейти в злокачественную опухоль и даже привести к смерти.
Симптомы и диагностика
Симптоматическое проявление злокачественного опухолевого поражения в гортани во многом зависит от локализации очага, его распространения и стадии. Различают местные и общие изменения в самочувствии больного человека.
К местной симптоматике относят:
Источник: https://doctorlor.org/bolezni/gortan-pishchevod-i-trakheya/dobrokachestvennye-i-zlokachestvennye-opukholi/rak-gortani.html
Рак полости рта и ротоглотки
- Полость рта и ротоглотка состоит из различных тканей, которые могут стать источниками возникновения как доброкачественных, так и злокачественных опухолей.
- Из доброкачественных опухолей следует выделить: эозинофильную гранулему, фиброму, кератоакантому, лейомиому, остеохондрому, липому, шванному, нейрофиброму, папиллому, рабдомиому, одонтогенные опухоли и др.
- Как правило, единственным методом лечения таких опухолей является операция, рецидивы после которой встречаются очень редко.
Лейкоплакия, эритроплакия и дисплазия
Лейкоплакия и эритроплакия — термины, обозначающие различные изменения слизистой оболочки полости рта и глотки при курении, жевании табака, травме слизистой оболочки полости рта зубным протезом
Появление измененной слизистой оболочки белого цвета может указывать на наличие у больного лейкоплакии. При эритроплакии измененная слизистая оболочка имеет красный цвет, может несколько выступать над поверхностью и легко кровоточить.
- Серьезность появившихся изменений слизистой оболочки полости рта и глотки можно уточнить только с помощью биопсии (взятия кусочка ткани для микроскопического исследования) или соскабливания отдельных клеток.
- Указанные изменения могут оказаться безобидными и проходить после прекращения воздействия причинного фактора, но могут предшествовать возникновению рака.
- Такое предопухолевое состояние носит название дисплазии.
Различают незначительную, умеренную и тяжелую степени дисплазии. Зная степени дисплазии, можно прогнозировать (предсказывать) вероятность самоизлечения, исчезновения после лечения или превращения в злокачественную опухоль.
- Без правильного лечения 5% лейкоплакий в течение 10-летнего периода перерождается в рак.
- Эритроплакия является более серьезным состоянием, при котором почти в 50% случаев после биопсии устанавливается диагноз рака.
- Более 90% опухолей полости рта и ротоглотки представляют плоскоклеточный рак, развивающийся из покровных (эпителиальных) клеток.
Веррукозная (бородавчатая) карцинома является разновидностью плоскоклеточного рака и составляет 5% от всех опухолей полости рта. Этот вид рака относится к опухолям низкой степени злокачественности, редко дает метастазы, но может глубоко распространяться в окружающие ткани. В связи с этим рекомендуется широкое удаление опухоли в пределах здоровых тканей.
Малые слюнные железы, расположенные в слизистой оболочке полости рта и глотки, могут стать источниками возникновения различных видов рака, таких как аденоидная кистозная карцинома, мукоэпидермоидный рак и полиморфная аденокарцинома низкой степени злокачественности.
В миндалинах и основании языка находится лимфоидная ткань, из которой могут развиваться лимфомы (неходжкинская лимфома/лимфосаркома и болезнь Ходжкина/лимфогранулематоз).
Как часто возникают злокачественные опухоли полости рта и ротоглотки?
В 2002 г. в России было выявлено 10215 случаев злокачественных опухолей полости рта и глотки, причем мужчины заболевали почти в 4 раза чаще женщин.
По предварительным данным, в США в 2004 г. может быть выявлено 28260 случаев рака полости рта и ротоглотки.
За последние 20 лет наблюдается снижение, как заболеваемости, так и смертности от этого вида рака.
Факторы риска развития рака полости рта и ротоглотки
В настоящее время известны некоторые факторы, которые повышают вероятность развития рака полости рта и ротоглотки.
Возраст. Вероятность развития рака полости рта и ротоглотки повышается с возрастом, особенно после достижения 35-летнего возраста.
Пол. Рак полости рта более чем в 2 раза чаще возникает у мужчин по сравнению с женщинами.
Табак. 90% больных злокачественными опухолями полости рта и ротоглотки указывают на употребление ими табака в виде курения или жевания. Риск возникновения рака повышается с количеством выкуренных сигарет или табака, употребленного при жевании.
- Среди курильщиков рак полости рта и ротоглотки возникает в 6 раз чаще по сравнению с некурящими людьми.
- У 35% больных, продолжающих курить после излечения рака, впоследствии развиваются другие злокачественные опухоли полости рта, ротоглотки или гортани по сравнению с 6% у лиц, прекративших курение.
- У курильщиков трубки имеется значительный риск возникновения рака губы.
- Жевательный табак чаще всего вызывает рак щеки, десен и губы и повышает риск развития рака этих локализаций в 50 раз.
- Работа или проживание среди курильщиков (пассивное курение) также является фактором риска возникновения рака полости рта и ротоглотки.
Алкоголь. Употребление спиртных напитков существенно повышает риск рака полости рта и ротоглотки среди курильщиков.
75-80% больных раком полости рта указывают на употребление алкоголя в значительных количествах. У пьющих людей рак этой локализации встречается в 6 раз чаще по сравнению с непьющими людьми.
Ультрафиолетовое излучение. 30% больных раком губы имели работу, связанную с длительным пребыванием на открытом воздухе.
Раздражение. Предполагается, что плохо подогнанный зубной протез, вызывающий раздражение слизистой оболочки полости рта, может повышать риск развития рака полости рта.
Питание. Неполноценное питание с низким содержанием овощей и фруктов повышает риск рака полости рта и ротоглотки.
Угнетение иммунной системы при приеме специальных препаратов, например, с целью предотвращение отторжения пересаженных органов, может повышать риск возникновения рака полости рта и ротоглотки.
Профилактика рака полости рта и ротоглотки
Большинство случаев рака полости рта и ротоглотки можно предотвратить, если избегать воздействия известных факторов риска.
Табак и курение являются наиболее важными факторами риска в развитии рака полости рта и ротоглотки. Лучшее решение для всех людей — не начинать курить, не употреблять спиртные напитки или же резко ограничить их употребление.
- Если же Вы курите и употребляете алкоголь даже в течение длительного времени, то отказ от этих привычек в значительной степени снизит риск возникновения рака этих локализаций.
- Избегайте пребывания на солнце в середине дня, когда воздействие ультрафиолетового излучения наибольшее, тем самым Вы снизите риск развития рака губы и кожи.
- Полноценное питание с употреблением большого количества овощей и фруктов несколько раз в день и продуктов из зерна грубого помола будет способствовать снижению возникновения рака полости рта и ротоглотки.
Диагностика рака полости рта и ротоглотки
Многие злокачественные опухоли полости и ротоглотки могут быть выявлены на ранних стадиях самими больными или во время осмотра врачом.
Признаки и симптомы рака полости рта и ротоглотки
При наличии одного или нескольких ниже перечисленных признаков или симптомов в течение 2 и более недель необходимо, не откладывая, проконсультироваться у врача.
- Наличие длительно незаживающей язвы во рту.
- Непроходящая боль в полости рта.
- Припухлость или утолщение щеки.
- Белые или красные пятна на деснах, языке, миндалинах или слизистой оболочке полости рта.
- Ощущение инородного тела в глотке.
- Затруднение жевания или глотания.
- Затруднение движение челюстью или языком.
- Онемение языка.
- Изменение голоса.
- Появление припухлости на шее.
- Потеря веса.
- Длительно существующее затрудненное дыхание
Следует указать на то, что указанные изменения не обязательно имеют отношение к раку и могут быть при ряде других неопухолевых заболеваниях. Тем не менее, только врач может выяснить причину подобных изменений.
Методы диагностики рака полости рта и ротоглотки
При беседе врач расспросит Вас о появившихся симптомах, факторах риска и перенесенных заболеваниях. После этого он осмотрит голову, шею, полость рта, прощупает лимфатические узлы.
- При необходимости будет вызван отоларинголог- специалист по заболеваниям уха, горла и носа, который может назначить дополнительное обследование.
- Назофарингоскопия, фарингоскопия, ларингоскопия (осмотр, соответственно, полости носа, глотки и гортани) с помощью зеркала или специального инструмента позволяет осмотреть указанные области и сделать при необходимости биопсию (взятие кусочка ткани для исследования).
- С целью подтверждения диагноза опухоли материал может быть получен в результате соскоба в области подозрительного участка, пункции тонкой иглой или хирургического удаления части опухоли.
- Анализ периферической крови позволяет оценить общее состояние больного и обнаружить анемию (малокровие), а при биохимическом анализе крови можно заподозрить поражение печени и костей.
- Рентгенография грудной клетки дает возможность выявить поражение легочной ткани, что встречается редко, но возможно при распространенном опухолевом процессе.
- Компьютерная томография (КТ), иногда с дополнительным введением контрастного вещества, помогает определить размер, форму и расположение опухоли, а также наличие увеличенных лимфатических узлов.
- Магнитно-резонансная томография (МРТ) дает возможность получить дополнительную к КТ информацию, особенно в отношении спинного и головного мозга.
При позитронно-эмиссионной томографии (ПЭТ) используется радиоактивная глюкоза, которая накапливается в опухолевых клетках. Этот метод особенно оправдан для выявления пораженных лимфатических узлов.
Определение стадии рака полости рта и ротоглотки
Проведение всестороннего обследования дает возможность выявить распространенность опухолевого процесса и определить стадию опухоли — от 0 до IV.
Стадия 0 означает самую раннюю фазу развития рака, когда опухоль еще не вышла за пределы слизистой оболочки полости рта или ротоглотки.
Возрастание стадии указывает на большую распространенность процесса. Под стадией IV подразумевается поражение отдаленных от первичной опухоли органов.
Рецидив рака означает возврат болезни в области первичного расположения опухоли или в отдалении от основного очага.
Лечение рака полости рта и ротоглотки
При лечении больных раком полости рта и ротоглотки используют хирургический, лучевой и лекарственный методы. При этом в зависимости от стадии опухоли применяют один или несколько методов терапии.
Хирургическое лечение
Для хирургического лечения опухолей полости рта и ротоглотки могут быть использованы различные операции с учетом уточнения местоположения опухоли и стадии процесса, а также необходимости выполнения реконструктивных (восстановительных) вмешательств с целью восстановления утраченных функций.
У больных с подвижной опухолью в полости рта выполняется удаление опухоли без иссечения костной ткани. В случае ограниченной подвижности опухоли и отсутствии изменений в кости (на рентгеновских снимках) производится удаление опухоли вместе с частью челюсти. Явное поражение челюсти, видимое на рентгенограммах, требует более широкого иссечения костной ткани.
При поражении губы в отдельных случаях может быть использован специальный хирургический микрографический метод, при котором опухоль удаляется слоями и исследуется под микроскопом. Это позволяет полностью удалить опухоль и максимально сохранить нормальные ткани губы.
Злокачественные опухоли полости рта и ротоглотки часто распространяются в лимфатические узлы шеи. В этих случаях показана операция удаления их и подозрительных лимфатических узлов. Объем операции зависит от степени распространения опухоли и может быть значительным, вплоть до удаления мышц, нервов и сосудов.
Побочные эффекты и осложнения при оперативном удалении лимфатических узлов связаны с повреждением нервов: онемение уха, затруднение поднятия руки над головой, опущение нижней губы. Эти явления могут постепенно пройти, но могут и остаться навсегда, если нерв был полностью удален.
В некоторых случаях при больших опухолях ротоглотки, приводящих к затруднению дыхания, выполняется трахеотомия (рассечение трахеи) и введение трубки в трахею для восстановления дыхания. После удаления опухоли трубка извлекается и обычное дыхание восстанавливается.
Лучевая терапия
Лучевая терапия может быть основным методом лечения у больных с небольшими опухолями полости рта и ротоглотки. У пациентов с опухолями значительных размеров лучевой метод используют наряду с операцией для уничтожения оставшихся опухолевых клеток. Лучевую терапию также применяют для облегчения боли, прекращения кровотечения, устранения затрудненного глотания.
При опухолях полости рта и ротоглотки наиболее часто используют наружное облучение. Лечение проводится 5 раз в неделю в течение 5-7 недель.
У некоторых больных может быть применена брахитерапия (внутреннее облучение). При этом в опухоль или вблизи нее на определенное время вводятся металлические стержни, содержащие радиоактивный материал. Перед выпиской домой эти стержни удаляются.
В ряде случаев используют как наружное, так и внутреннее облучение.
Побочные эффекты лучевой терапии: покраснение кожи, сухость во рту, боль в горле, осиплость голоса, частичная потеря вкуса, слабость. Из осложнений лечения могут возникнуть: повреждение щитовидной железы и сосудов, питающих головной мозг.
ХИМИОТЕРАПИЯ
Под химиотерапией подразумевается применение противоопухолевых препаратов. Ее можно использовать перед операцией или лучевой терапией для сокращения размеров опухоли. В ряде случаев химиотерапию применяют в сочетании с облучением или операцией.
Для химиотерапии рака полости рта и ротоглотки наиболее часто используются цисплатин и 5-фторурацил. Кроме того, могут быть применены и другие препараты: метотрексат, блеомицин, карбоплатин. Препараты используют как в отдельности, так и в комбинации для усиления противоопухолевого эффекта.
Побочные эффекты химиотерапии могут проявляться в виде тошноты, рвоты, потери аппетита, облысения, появления язв во рту, утомляемости, повышенной восприимчивости к инфекции, кровоточивости. Большинство побочных эффектов со временем проходит, некоторые из них, например, нарушение слуха при применении цисплатина, могут быть стойкими.
Результаты лечения рака полости рта и ротоглотки
У больных с 0 стадией рака полости рта и ротоглотки длительная выживаемость составляет 95-100%, однако в случае рецидива (возврата) болезни может потребоваться более серьезное оперативное вмешательство или лучевая терапия. Этим больным нужно знать о том, что курение может способствовать развитию другой злокачественной опухоли.
Применение операции или лучевой терапии у пациентов с I стадией рака позволяет добиться длительной выживаемости в 80-85% случаев, а при II стадии — в 60-80%.
У пациентов с III-IV стадиями рака полости рта и ротоглотки применяют 2 или все 3 метода лечения. При этом длительная выживаемость колеблется от 20 до 50%.
Что происходит после окончания лечения рака полости рта и ротоглотки?
После проведенного лечения по поводу рака полости рта и ротоглотки у больного могут возникнуть проблемы с речью и глотанием. Специалисты (логопед, диетолог) дадут консультацию и назначат соответствующие процедуры для устранения имеющихся проблем.
У больных, перенесших лечение по поводу злокачественных опухолей полости рта и ротоглотки, имеется повышенный риск развития рецидива или новой опухоли. Рецидивы обычно возникают в течение первых 2 лет после окончания лечения, поэтому пациенты должны находиться под тщательным врачебным наблюдением и проходить обследование.
У 30-40% больных, получавших лучевую терапию, могут быть низкие уровни гормонов щитовидной железы. Таким пациентам показана консультация эндокринолога и назначение соответствующей терапии.
Доказано, что у больных, перенесших лечение по поводу рака полости рта и ротоглотки, имеется повышенный риск развития рецидива или новой опухоли, особенно если они курят или злоупотребляют алкогольными напитками.
Поэтому настоятельно рекомендуется избавиться от этих привычек.
Источник: http://www.pror.ru/forms/oral
Доброкачественные и предраковые заболевания гортани
- гортань
- хроническое заболевание
- доброкачественное образование
- предраковые новообразования
- хронический гиперпластический ларингит
- дискератозы
- папилломатоз гортани
- ВОЗ – Всемирная организация здравоохранения
- ЛИН – ларингеальная интраэпителиальная неоплазия
- NBI эндоскопия — narrowbandimaging (узкоспектральная эндоскопия)
- МРТ – магнитно – резонансная томография
- КТ – компьютерная томография
- NdYag лазер — твердотельный неодимовыйлазер, в качестве активной среды используется алюмо-иттриевый гранат
- KTP лазеры — твердотельный лазер, калий-титанил-фосфатный лазер
- PDL — PulseDyeLaser — лазер на красителях
- СО2 лазер – газовый (углекислотный) лазер
Термины и определения
Хроническое заболевание гортани — хроническое воспалительное заболевание слизистой оболочки и подслизистого слоя гортани
Доброкачественные заболевания гортани — любое объемное образование в гортани, не имеющее свойства озлокачествления.
1. Краткая информация
1.1 Определение
Доброкачественные заболевания гортани по определению Hollinger (1951) — это любое объемное образование в гортани, не имеющее свойства озлокачествления.
В гортани сравнительно часто встречаются доброкачественные новообразования различного гистологического строения, что в известной степени объясняется постоянным его механическим раздражением, связанным с функцией этого органа. Доброкачественные новообразования гортани нередко приводят к нарушениям фонаторной и дыхательной функций. [1]
Общим для этих опухолей являются «три нет»: они не инфильтрируют окружающие ткани, не метастазируют, не рецидивируют после удаления. Однако клиническая практика показывает, что в гортани встречаются опухоли, доброкачественные по гистологическому строению, которые после их удаления рецидивируют.
Предраковое заболевание, предраковое состояние или предрак гортани – понятие собирательное, так как оно включает несколько нозологических форм.
Изучение предракового состояния заслуживает большого внимания, оставаясь чрезвычайно важной проблемой в оториноларингологии. Своевременное выявление предракового процесса может, в известной степени, предрешать развитие злокачественного образования и, в некоторой степени объясняет причины, условия возникновения и роста опухоли гортани
В вопросах терминологии предопухолевых заболеваний гортани наблюдаются определенные сложности. Вопросы малигнизации предраковых заболеваний гортани и диагностика раннего рака гортани еще не решены. По данным О.В. Черемисиной и Е.Л.
Чайнозова диагностические ошибки на догоспитальном уровне продолжают составлять 30-35% случаев, а у госпитализированных пациентов 22,4-35%. Рак insitu выявляется только 2.3-6% случаев, 1 стадия процесса- 23,9%, а 3-4 стадии заболевания составляют 55-60% от первично выявленных опухолей гортани.
Ошибочная диагностическая тактика приводит к длительному (от 2 до 8 мес.) неадекватному ведению больных с предраком и ранним раком гортани [7].
1.2 Этиология и патогенез
Источник: https://medi.ru/klinicheskie-rekomendatsii/dobrokachestvennye-i-predrakovye-zabolevaniya-gortani_13928/